ひざ関節
リボーンクリニック 大阪院のひざ関節
膝の痛み 治療法まとめ|保存療法から手術まで

膝の痛み 治療法まとめ|保存療法から手術、最新治療法について
歩く、立ち上がる、階段を上る――。
日常のささいな動作がつらくなる「膝の痛み」は、多くの方が悩まされている身近な症状です。特に、変形性膝関節症や半月板損傷、靱帯損傷、関節リウマチなど、膝を取り巻く疾患は多岐にわたり、原因によって最適な対処法も大きく異なります。
「手術は避けたい」「薬だけでは改善しない」「再生医療って実際どうなの?」そんな疑問や不安を抱えて、膝の痛み 治療法と検索されたあなたに向けて、この記事では保存療法から注射治療、手術、再生医療まで幅広い治療アプローチを網羅的に解説しています。
膝の状態や生活スタイルに合った治療法を知ることで、今より一歩前に進めるはずです。ぜひ最後まで読み進めて、あなたにとって最適な選択肢を見つけてください。
-
この記事で分かること
- ☑ 膝の痛みの主な原因疾患と症状の違い
- ☑ 保存療法・注射・手術などの治療法の選び方
- ☑ ヒアルロン酸やPRPなど注射治療の特徴と注意点
- ☑ 手術療法の種類と適応の目安
- ☑ 再生医療という新しい治療選択肢の概要と活用法
膝の痛み 治療法の基本を徹底解説
膝の痛みを和らげるには、「症状に応じた適切な治療法を選ぶ」ことが出発点です。すべての人に効果的な“万能の方法”は存在しないからこそ、原因や重症度に合わせたアプローチが大切になります。
なぜなら、膝の痛みの背景には加齢、運動不足、外傷、肥満、さらには自己免疫疾患など、非常に多様な要因が関係しているからです。一見似たような痛みでも、治療法は大きく異なります。
具体的には、軽度であれば生活習慣の見直しやストレッチなどの運動療法が有効です。一方、中等度以上になると、ヒアルロン酸やPRP(自己血小板注射)といった注射治療、さらには人工関節置換などの外科的手術が検討されます。
また、「第3の選択肢」として注目されているのが再生医療です。これは、保存療法と手術の中間的な選択肢として、手術に進めない人や効果が薄かった人に利用されはじめています。
ひざの治療法は以下のように整理できます。
| 治療法 | 内容 | 適応例 |
|---|---|---|
| 保存療法 | 運動・ストレッチ、薬物療法 | 軽度の変形性膝関節症など |
| 注射療法 | ヒアルロン酸、PRP、ステロイド | 中等度の炎症・変形など |
| 手術療法 | 関節鏡手術、人工関節置換術 | 重度の軟骨破壊やO脚変形など |
| 再生医療 | 自己脂肪や血液を活用 | 手術できない、避けたい人 |
● 自分の症状や希望に応じた治療法を選ぶ
● 医師と相談しながら段階的に進める
● 手術前に“選べる選択肢”が広がっている
膝の痛みの主な原因とは
膝の痛みの正体を見極めるうえで、まず押さえておくべきは「何が原因となっているのか」ということです。膝の構造は複雑で、痛みの引き金となる部位や状態はさまざまです。
特に多く見られるのが、加齢や使いすぎによる変形性膝関節症です。これは関節軟骨が徐々にすり減っていく病気で、中高年層に多く発症します。また、スポーツや事故による半月板損傷、靱帯損傷も膝痛の主な原因です。
さらに、関節リウマチのような自己免疫性疾患や、痛風・偽痛風などの代謝性疾患も、関節に強い痛みや腫れを引き起こします。中には、ベーカー嚢腫など見逃されやすい疾患もあるため注意が必要です。原因ごとの代表的疾患を以下にまとめます。
| 原因分類 | 疾患名 | 特徴 |
|---|---|---|
| 加齢・退行変性 | 変形性膝関節症 | 軟骨がすり減り痛みやO脚に進行 |
| スポーツ外傷 | 半月板損傷、靱帯損傷 | 動作時に膝の引っかかりや不安定感 |
| 炎症性疾患 | 関節リウマチ、化膿性関節炎 | 熱感や腫れ、関節破壊も進行 |
| 結晶性関節炎 | 痛風、偽痛風 | 突然の激痛、腫れ |
● 膝の痛みの原因は1つではない
● 年齢や生活習慣、既往歴もヒントになる
● 医師の診断と検査によって正確に判別される
膝の痛みの診断方法と検査内容
正しい治療のためには、まず「的確な診断」が不可欠です。どのような検査を行い、何を見極めるのかを知ることで、治療方針への理解も深まります。
診断の入り口は問診です。痛みの始まった時期、部位、性質、悪化する動作などを詳細に確認します。続いて、視診や触診で関節の腫れや変形、可動域制限などを確認します。
より詳しい状態を把握するために、画像診断(X線・MRI・超音波)を行います。X線は骨の変形や隙間の狭さを、MRIは軟骨や半月板、靱帯の状態まで確認できます。加えて、関節リウマチや痛風の疑いがある場合には血液検査や関節液の分析も実施されます。主な検査方法とその目的を以下に整理します。
| 検査方法 | 内容 | 見つかる異常 |
|---|---|---|
| 問診・視診 | 痛みの種類・関節の外観確認 | 発症時期、炎症の有無、変形など |
| X線検査 | 骨の状態を把握 | 骨の変形、骨棘、隙間の狭さなど |
| MRI検査 | 軟部組織の評価 | 半月板損傷、靱帯断裂、滑膜炎など |
| 血液検査 | 炎症や免疫異常の評価 | リウマチ因子、尿酸値など |
● 膝の診断は段階を踏んで行われる
● 痛みの原因が画像に現れない場合もある
● 検査結果をもとに治療法が選ばれる
膝の痛みを悪化させる!やってはいけないNG行動
せっかくの治療やセルフケアも、日常生活での“間違った行動”が原因で悪化してしまうことがあります。知らず知らずのうちに膝に負担をかけていないか、一度見直してみましょう。
まず注意したいのが、「膝に負担をかける動作を続けること」です。たとえば、階段の上り下り、しゃがみ込む動作、正座などは、膝関節への圧力を強めてしまいます。痛みがある時期には、無理にこれらの動作を繰り返さないことが大切です。
次に、「サイズの合わない靴」や「クッション性のない靴」を履き続けると、膝への衝撃がダイレクトに伝わりやすくなります。また、ヒールの高い靴も関節に余計なストレスを与えるため避けたほうがよいでしょう。
さらに、「膝が腫れているのに温める」など、状態に応じたケアを間違えるのもNGです。急性期は冷やし、慢性期は温めるという基本的な対処の違いを意識する必要があります。
✅やってはいけない例
| NG行動 | 理由 |
|---|---|
| 正座・しゃがむ・階段の昇降 | 膝に強い圧力がかかり炎症が悪化する |
| サイズの合わない靴 | 足元の安定性を欠き膝に負荷が集中する |
| ヒールの高い靴 | バランスを崩し膝への衝撃が増す |
| 腫れている膝を温める | 炎症を悪化させる可能性がある |
- ● 動作や生活環境を見直すことが改善の一歩
- ● 自分の膝の状態に合ったケアが重要
- ● 間違った対処で悪化する前に専門医に相談を
膝の痛みが出たときの応急処置
突然の膝の痛みに直面したとき、まず冷静に対処することが大切です。適切な応急処置を行えば、悪化を防ぎ、治療の第一歩となります。
急に痛みが出た場合、炎症が起きている可能性が高く、患部が腫れたり熱を持っていることがあります。このようなときは、まず膝を冷やして安静に保つことが基本です。氷のうやアイスパックをタオルで包み、1回15〜20分を目安に1日数回冷やすようにしましょう。
また、膝を高くして寝ることで、腫れの軽減が期待できます。クッションやタオルなどを膝の下に敷くと良いでしょう。ただし、冷やしすぎによる凍傷には注意が必要です。
運動や無理な歩行は避け、できるだけ体重をかけないようにしましょう。痛みが強い場合や腫れがひかない場合は、早めに整形外科を受診してください。
- ✅POINT
- ● 膝が腫れて熱を持つ場合は「冷やす」
- ● 安静を保ち、膝をなるべく高く保つ
- ● 無理な動きは避け、早期受診を検討する
自宅でできる膝の痛み対処法
病院に行く前に、まず自宅で何かできないか——そう考える方も多いはずです。膝の状態に応じたセルフケアを知っておくことで、痛みの悪化を防ぐことができます。
慢性的な痛みや、腫れ・熱感がない場合は、膝を温めて血行を促進するのが効果的です。入浴や温湿布、湯たんぽなどを活用し、膝まわりの筋肉をリラックスさせましょう。入浴中にやさしくマッサージするのもよい方法です。
一方で、膝に急な痛みや腫れがある場合は、前述のとおり冷却が必要です。この「冷やす」「温める」の見極めが重要になります。
また、日中の膝への負担を減らす工夫も大切です。洋式トイレの使用、階段の昇降を避ける、杖や手すりを使うなど、できるだけ関節にかかるストレスを軽減しましょう。
- ✅POINT
- ● 慢性痛なら温めて血行を促す
- ● 急性の痛みや腫れには冷却が有効
- ● 日常動作で膝にかかる負担を減らす
保存療法とは?運動と薬の基本
膝の痛みに対する治療の中で、まず試みられるのが「保存療法」です。これは手術を行わずに、症状の緩和と改善を目指す方法です。
保存療法には、大きく分けて運動療法と薬物療法があります。運動療法では、膝を支える筋肉——特に太ももの前側にある大腿四頭筋——を鍛えることがポイントです。筋力を高めることで、膝関節への負担が減り、痛みも和らぎやすくなります。
薬物療法では、湿布や内服薬、場合によっては座薬や関節内注射が使われます。非ステロイド性抗炎症薬(NSAIDs)などが主に処方され、痛みや炎症をコントロールします。ただし、副作用のリスクもあるため、医師の指示に従って使用することが大切です。
保存療法の実施中は、体重管理や日常の動作改善など、生活習慣の見直しも合わせて行うと効果が高まります。
- ✅POINT
- ● 手術を行わない初期の治療方法
- ● 筋肉強化と薬物療法が柱になる
- ● 生活習慣の見直しと併用することで効果が増す
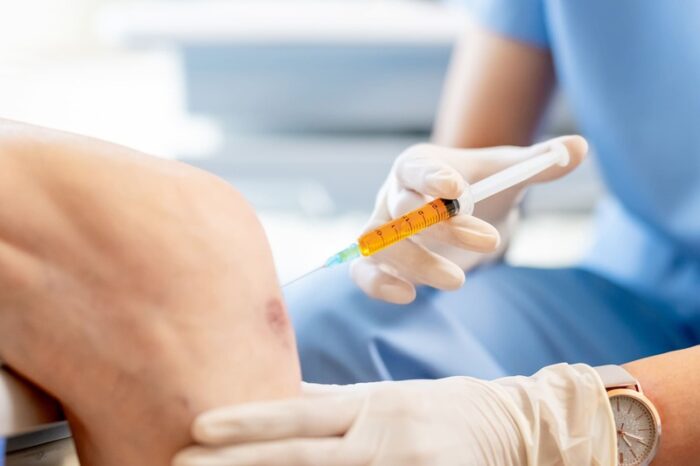
ヒアルロン酸注射の効果と注意点
膝の痛みが続く場合、ヒアルロン酸注射は比較的よく行われる治療の一つです。関節の動きを滑らかにし、痛みを軽減することが期待されます。
ヒアルロン酸はもともと膝の関節液に含まれる成分で、関節の潤滑や衝撃吸収の役割を担っています。しかし、変形性膝関節症などになるとその量が減少し、膝の動きがぎこちなくなってしまいます。そこで、外からヒアルロン酸を補うことで関節の状態を整えるのがこの注射の目的です。
効果は1〜2週間程度持続するとされ、通常は1週間おきに数回注射することで改善が期待できます。ただし、すべての人に同じ効果が得られるわけではなく、症状が進行している場合は効果が感じにくいこともあります。
また、ヒアルロン酸は鶏冠(とさか)由来の成分が使われることもあり、鳥アレルギーがある方は注意が必要です。治療前に医師に必ず相談しましょう。
- ✅POINT
- ● 関節の潤滑性と衝撃吸収を改善
- ● 効果は一時的で、継続的な治療が必要
- ● アレルギーや感染症リスクへの注意も必要
ステロイド・PRPなど注射治療の違い
膝の痛み治療において注射療法は、薬を関節内に直接届けるため、即効性や局所作用が期待されます。なかでも注目されるのが「ステロイド注射」と「PRP療法(自己多血小板血漿注射)」です。
ステロイド注射は、強い炎症や腫れを抑える目的で使われます。関節内に注入すると、24~48時間で効果を感じることが多く、短期間で痛みを軽減できます。ただし、繰り返し行うと軟骨に悪影響を及ぼす可能性があり、年に数回までと制限されるのが一般的です。
一方、PRP療法は自分の血液を採取・遠心分離して作った濃縮血小板を注射する再生医療です。成長因子の働きにより、損傷した組織の修復を促すのが特徴で、スポーツ選手にも活用されています。副作用が少なく、体への負担も軽いため、手術を避けたい人や若年層の患者に向いています。
| 注射治療法 | 主な効果 | 持続期間 | 向いているケース |
|---|---|---|---|
| ステロイド | 強い炎症の即時抑制 | 数週間程度 | 急性の腫れや痛みに悩む場合 |
| PRP | 組織の修復促進 | 数か月持続も可 | 手術回避を希望する軽中度患者 |
- ● ステロイドは即効性、PRPは再生力が特徴
- ● 繰り返し使用にはリスクも伴う
- ● 自身の症状と目的に合った選択が重要
物理療法や装具療法の活用法
保存療法の一環として、物理療法と装具療法は膝への負担を軽減し、治癒を助ける補助的な手段として活用されています。薬や運動だけでは不十分な場合に、これらの方法が効果を発揮します。
物理療法は、電気刺激や超音波、温熱などを用いて筋肉をほぐしたり、血流を改善する方法です。とくに慢性的な膝の痛みに対して、温熱療法は緊張した筋肉を和らげ、関節の動きをスムーズにする作用があります。一方、急性期にはアイシングや低周波療法など、炎症を抑える手段が使われます。
装具療法では、膝の安定性を補うためにサポーターや足底装具(インソール)を用います。O脚など膝の内側に負担が集中する方に対しては、体重が分散されるような靴底調整が有効です
| 療法の種類 | 目的と効果 | 使用タイミング |
|---|---|---|
| 物理療法 | 筋緊張緩和・血流改善・痛み軽減 | 急性・慢性いずれも適応 |
| サポーター | 膝の安定・運動制限 | 日常動作や運動時 |
| 足底装具 | 荷重バランスの補正 | O脚傾向がある人や歩行時の補助 |
- ● 物理療法は痛みの質や時期によって使い分ける
- ● 装具は膝の負担を減らし、動作をサポート
- ● 症状に合った適切な選択と継続使用が大切
膝の痛み 治療法の選び方と進め方
膝の痛みがあると、「どの治療法が最適なのか」と悩む方は少なくありません。実際の選び方には、症状の重症度、原因疾患、生活背景が大きく影響します。
まず軽度であれば、運動療法や薬物療法、生活習慣の見直しといった保存療法から始めるのが一般的です。これで改善が見られなければ、注射治療や再生医療といった中間的な治療が検討されます。
重度になると手術が選択肢となりますが、すぐに手術に進むわけではありません。医師との十分な相談のもと、生活への影響や本人の希望も加味して方針が決まります。
治療を選ぶ際は、以下の観点から整理するとスムーズです。
| 判断基準 | 例 |
|---|---|
| 痛みの程度 | 安静時にも痛む、階段がつらい、歩けないなど |
| 膝の変形や不安定 | O脚、関節のぐらつきがある |
| 過去の治療歴 | 注射が効かない、運動療法で改善しないなど |
| 手術の希望 | 避けたい/できない/検討したいなど |
- ● 症状・年齢・日常生活の状況を踏まえて選ぶ
- ● 治療は段階的にステップアップするのが基本
- ● 医師と共に「続けられる治療」を選ぶことが重要
変形性膝関節症に効果的な治療法
変形性膝関節症は、加齢や使いすぎにより関節軟骨がすり減ることで、痛みや歩行障害を引き起こす疾患です。この疾患に対する治療法は、進行度に応じて段階的に選ばれます。
初期段階では、体重コントロールや運動療法、ヒアルロン酸注射などの保存療法が有効です。筋力を強化することで膝の負担を減らし、関節の安定性が向上します。また、装具療法を併用することで歩行時の痛みを緩和する効果も期待できます。
中等度では、再生医療やPRP療法といった新しい治療法が選択肢に加わります。これらは、組織の回復を助けるものであり、手術を避けたい方にとって有力な選択肢となります。
末期では、人工膝関節置換術が検討されます。これは関節の表面を人工素材に置き換える手術で、強い痛みや変形に悩む方にとって、QOL(生活の質)の大幅な改善が見込めます。
| 進行度 | 主な治療法 | 特徴 |
|---|---|---|
| 初期 | 保存療法(運動・薬・注射) | 痛みを抑え、進行を遅らせる |
| 中等度 | 再生医療・PRPなど | 手術を避けたい場合の中間選択肢 |
| 末期 | 人工膝関節置換術 | 重度の痛みや変形に対応、日常動作改善 |
- ● 進行段階に応じた最適な治療を選ぶことが大切
- ● 保存療法のうちに対策できれば手術回避も可能
- ● 自分に合った治療法で「動ける生活」を目指す
半月板損傷の治療アプローチ
半月板損傷とは、膝の内側・外側にある軟骨組織「半月板」が断裂・変性する状態を指します。特にスポーツや転倒による外傷、高齢者では加齢による自然損傷が原因となるケースが多く見られます。
治療法の選択は、損傷の程度と患者の年齢・活動レベルによって異なります。軽度で痛みが少ない場合は保存療法が基本です。具体的には、膝の安静、炎症を抑える薬の服用、関節を支える筋肉を鍛える運動療法などが挙げられます。保存療法だけで症状が改善することも珍しくありません。
しかし、膝の引っかかり感や痛みが強く、関節が不安定な場合には手術が検討されます。関節鏡を使って損傷部分を切除したり、縫合して修復する方法が主流です。術後はリハビリが必要ですが、多くの人がスポーツや日常生活に復帰しています。
| 治療法 | 適応例 | 特徴 |
|---|---|---|
| 保存療法 | 軽度の痛み・断裂が少ない場合 | 通院で治療可能、非侵襲的 |
| 関節鏡手術 | 痛みが強い・機能障害がある場合 | 低侵襲、回復も比較的早い |
- ● 半月板損傷は保存と手術を症状で選択
- ● 高齢者は軽微な衝撃でも損傷しやすいため注意
- ● 早期に整形外科を受診し、正確な診断を受けることが重要
関節リウマチによる膝痛の治療法
関節リウマチは、自己免疫の異常により関節に慢性的な炎症を引き起こす病気です。膝関節が腫れて痛みを伴うこともあり、進行すると関節の変形や歩行障害につながることがあります。
この疾患の治療には早期の診断と薬物療法の開始が不可欠です。主に使われるのは「抗リウマチ薬(DMARDs)」や「生物学的製剤」、「JAK阻害薬」などで、炎症を抑えながら関節の破壊を防ぎます。医師の指導のもとで服薬管理を行い、必要に応じて定期的な血液検査や画像検査を受けます。
症状が進行し、関節破壊が明らかになった場合は、人工膝関節置換術が検討されることもあります。この手術は関節の痛みを取り除き、日常生活を取り戻すための有力な選択肢となっています。
| 治療アプローチ | 内容 | 対象 |
|---|---|---|
| 薬物療法(初期〜中期) | 炎症の抑制・進行予防 | 早期診断後すぐに開始が理想 |
| 人工関節置換術 | 変形や関節破壊が進行した末期 | 歩行障害、強い痛みが続く高齢患者 |
- ● 関節リウマチは早期発見・早期治療が大切
- ● 痛みや腫れを軽視せず、専門医の診断を受ける
- ● 薬だけでなく、栄養・運動指導も並行して進めるのが望ましい
膝靭帯損傷に対する保存療法と手術
膝靭帯損傷は、スポーツや転倒などによって膝の安定性を保つ靭帯が部分的または完全に損傷した状態です。靭帯には内側側副靱帯(MCL)、外側側副靱帯(LCL)、前十字靱帯(ACL)、後十字靱帯(PCL)の4つがあり、損傷の種類によって治療方針が異なります。
内側側副靱帯や後十字靱帯の損傷は保存療法で回復可能とされています。保存療法では、膝装具の装着やリハビリを通じて関節の安定性を回復します。軽度であれば、数週間〜数か月の治療で日常生活に戻ることができます。
一方で、前十字靱帯(ACL)損傷は手術療法が推奨されるケースが多いです。とくに、スポーツ復帰を目指す若年者や、関節のぐらつきが強い場合には靱帯再建手術が選択されます。手術後には数か月間のリハビリが必要です。
| 損傷部位 | 治療法 | 適応 |
|---|---|---|
| MCL・PCL | 保存療法 | 安静・装具・リハビリで回復可能 |
| ACL | 手術療法 | スポーツ復帰や不安定感が強い場合 |
- ● 靭帯の種類によって治療方法が異なる
- ● 保存療法で回復できる靭帯もある
- ● 手術後のリハビリは慎重かつ計画的に進めることが大切
手術療法の種類と適応の目安
膝の痛みに対して保存療法や注射治療を続けても改善が見られない場合、手術療法が選択肢として浮上します。特に変形性膝関節症や重度の靭帯損傷では、関節の機能を回復させるために外科的手段が必要となることがあります。
手術療法は症状や膝の状態によって複数の方法があり、大きく分けて以下の3つに分類されます。
1つ目は関節鏡視下手術です。これは比較的軽度の半月板損傷や軟骨の欠損に対して行われ、6mmほどの小さな切開から関節内部を観察し、損傷部分の除去や整形を行います。入院期間も短く、体への負担が少ないのが特徴です。
2つ目は**高位脛骨骨切り術(HTO)**です。O脚などで内側の関節に偏って荷重がかかる場合に、脛骨の一部を切り取り、脚の角度を矯正します。比較的若い患者や、関節の外側が健康な状態に保たれている人に適しています。
3つ目が**人工膝関節置換術(TKA)**で、変形や損傷が進行し、関節全体が破壊されているケースに行われます。金属やプラスチックでできた人工関節に置き換えることで、痛みの解消と歩行機能の改善が期待されます。
| 手術法 | 適応レベル | 特徴 |
|---|---|---|
| 関節鏡視下手術 | 軽〜中度 | 最小侵襲、早期回復が可能 |
| 高位脛骨骨切り術 | 中度(O脚あり) | 荷重の偏りを修正、比較的若年層向き |
| 人工膝関節置換術 | 重度・末期 | 痛みと機能の根本的な回復 |
- ● 手術は症状の進行度や年齢で選択される
- ● 早期に医師と話し合い、将来を見据えた判断が必要
- ● 術後のリハビリも成功に大きく影響する
再生医療という第3の選択肢とは
膝の痛みを抱える方の中には、「注射やリハビリでは不十分。でも手術は避けたい」と考える人も少なくありません。そんなとき、注目されるのが**再生医療という“第3の選択肢”**です。
再生医療とは、患者自身の血液や脂肪から修復能力を持つ成分を抽出し、膝に注入することで損傷した組織の自然修復を促す治療法です。代表的なものには「PRP療法(多血小板血漿)」や「脂肪由来幹細胞治療」があります。
この治療の魅力は、入院不要・低負担・自己由来で副作用が少ないこと。手術が難しい高齢者や、まだ重症ではないが進行を防ぎたい方にも向いています。また、他の治療と併用することで回復力を高めるケースもあります。
ただし、再生医療はすべての人に万能ではなく、症状が進行し過ぎた末期の変形性膝関節症では効果が限定的になることもあります。治療タイミングを逃さないことが成果を左右します
| 治療法 | 作用と目的 | 特徴 |
|---|---|---|
| PRP療法 | 成長因子による修復促進 | 自己血液由来・短時間施術 |
| 幹細胞治療 | 組織の再生・炎症抑制 | 高い再生力・やや費用が高い |
- ● 手術と保存療法の間を埋める有力な選択肢
- ● 軽〜中等度の膝痛で早期導入が効果的
- ● 経済面や施設選びも慎重に行うことが必要
まとめ・膝の痛み 治療法まとめ|保存療法から手術まで
膝の痛みは年齢や体重、過去のケガ、関節リウマチや変形性膝関節症など、さまざまな原因によって引き起こされます。そして、その背景によって選ぶべき治療法も異なります。
本記事では、保存療法(運動や薬)、ヒアルロン酸注射、再生医療、手術療法まで、膝の痛みに対する幅広い治療アプローチをご紹介しました。それぞれにメリットと注意点があり、重要なのは「自分に合った治療法を見極めること」です。
もし、今の治療で思うような効果が得られていない、または手術には踏み切れないと感じているなら、再生医療という第3の選択肢も視野に入れてみてください。早期の対応が、将来の膝の状態を左右します。
膝の痛みに悩む時間を少しでも減らすために、まずは信頼できる整形外科や再生医療クリニックに相談し、自分の膝にとって最適な治療方針を見つける一歩を踏み出しましょう。
よくある質問 Q&A|膝の痛み 治療法
Q. 膝の痛みにはどんな治療法がありますか?A. 保存療法(運動療法・薬物療法)、注射治療(ヒアルロン酸・ステロイド・PRP)、再生医療、手術療法などがあります。膝の状態や年齢、生活スタイルに応じて適切な方法を選ぶことが大切です。 Q. 保存療法と手術療法、どちらを選べばよいですか?A. 痛みの程度や関節の損傷レベルによって異なります。軽度であれば運動や薬で改善が期待できる保存療法が基本です。日常生活に支障が出るほど重度な場合や、保存療法で効果が出ない場合は手術が選択肢となります。 Q. 保存療法で痛みが改善しない場合はどうすれば良いですか?A. 状況によっては注射や再生医療、または手術の検討が必要です。医師と相談し、治療のタイミングや選択肢を見極めましょう。 Q. ヒアルロン酸注射とPRP注射はどう違いますか?A. ヒアルロン酸は関節の潤滑と保護を目的とし、PRPは自己血液由来の成長因子で炎症抑制や修復を促す作用があります。目的と効果の持続性が異なります。 Q. ヒアルロン酸注射は何回打てば効果が出ますか?A. 一般的には1〜2週間ごとに5回程度注射することで効果が出やすいとされています。ただし、効果の感じ方には個人差があり、進行した関節症では改善が乏しい場合もあります。 Q. 手術はどの段階で検討すべきですか?A. 保存療法や注射治療でも改善がみられず、日常生活に支障が出るような重度の変形性膝関節症や靭帯損傷の進行時には手術が選択肢になります。 Q. 再生医療はどんな人に向いていますか?A. 手術を避けたい方、保存療法では効果が不十分な軽〜中等度の膝の痛みがある方に適しています。重度の変形がある場合には効果が限定的なこともあります。 Q. PRP療法や幹細胞治療は誰でも受けられますか?A. 自己由来の血液や脂肪を使うため比較的安全性は高いですが、感染症がある方や血液疾患のある方、末期の関節変形がある方には適応外となることもあります。事前の医師による評価が必要です。 |
リボーンクリニックは、再生医療専門のクリニックです。
国が定めた「再生医療等安全性確保法」のもと、特定認定再生医療等委員会の厳格な審査を経て、厚生労働大臣へ届出を終えた、ご信頼いただける安心の「再生医療専門の医療機関」です。
膝の治療にあたりましては、法令を遵守し、院長の青木医師をはじめとした経験豊富な医師が患者さまのお悩みに親身に寄り添い、最新鋭の設備と熟練のスタッフといった最高の環境でサポートいたします。
まずはお気軽に無料相談をご利用ください(無理に治療をお勧めすることは一切ございません)。