半月板損傷
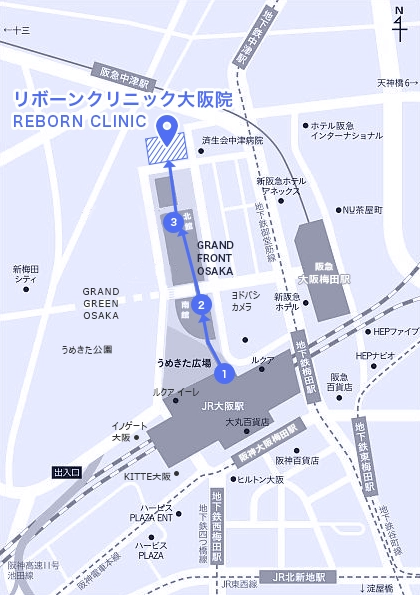
リボーンクリニック 大阪院の半月板損傷
半月板損傷 やってはいけないことと放置リスク・治療法を徹底解説

半月板損傷 やってはいけないこと、知らずに悪化させないために
膝に違和感や痛みがあると、ふとした動作にも不安を感じてしまいますよね。本記事は「半月板損傷を悪化させない」ため、また治療のためにやってはいけないことについて知りたい、普段の生活で「何に気をつければいいのか」「症状を悪化させないため」にはどうすればいいのかと悩まれている方に向けた記事です。
半月板は膝を支える大切なクッションの役割を持っています。損傷すると正座やしゃがみ込み、階段の昇り降りなど、普段の何気なく行う動作であっても膝に負担がかかることがあります。
ですが、正しい知識を持ち、やってはいけないことを理解して、注意する意識を持てば普段の生活をつづけながらも、無理なく回復を目指せ、治療にも専念することができるはずです。
この記事では、半月板損傷で避けたほうがよい行動や、日常生活での工夫、さらに治療の選択肢についてもわかりやすくまとめています。読み進めることで、「これなら・・・」と感じられるケアのポイントが見つかればうれしく思います。
膝を守るために“やってはいけないこと”を知ることが、元気な毎日への第一歩です。
-
この記事で分かること
- ☑ 半月板損傷のときに避けるべき具体的な行動や動作
- ☑ 日常生活で膝に負担をかけないための注意点
- ☑ 放置した場合に起こり得るリスクや悪化の可能性
- ☑ 保存療法・リハビリ・再生医療など治療の選択肢
- ☑ 早期に整形外科を受診する必要性と安心につながるポイント

半月板損傷で やってはいけないこととは?
半月板損傷を発症した場合に避けるべき行動は、何よりも膝に大きな負担を与える姿勢や運動に注意することです。なぜなら、損傷した半月板に余計なストレスをかけると炎症や断裂が進み、回復を妨げてしまうからです。
具体的には、深く膝を曲げる正座やしゃがみ込み、急な方向転換、ジャンプ動作などが代表的なNG行為になります。また、長時間歩き続けたり立ちっぱなしで過ごしたりすることも膝関節に圧力がかかり続けることになり、ダメージを蓄積させやすくなります。さらに、不適切な靴(クッション性のない靴やハイヒールなど)を履くことも悪化の要因になります。
このように、半月板損傷では「どのような行動が負担になるのか」を理解し、普段の生活から注意を払うことが大切です。
- POINT -
- ●正座やしゃがみ込みを避ける
- ●急な方向転換やジャンプは控える
- ●長時間の歩行や立ち仕事は休憩を挟む
- ●クッション性のある靴を選ぶ
半月板損傷の基本と主な症状
半月板とは、膝の大腿骨と脛骨の間でクッションの役割を果たす軟骨組織です。これが損傷すると膝の動きが滑らかでなくなり、痛みや違和感が出やすくなります。
半月板損傷の主な症状には、膝の曲げ伸ばしの際に「引っかかる感覚」や「ロッキング(動かなくなる現象)」があります。また、階段の昇り降りや下り坂で痛みが強まりやすく、膝に水が溜まって腫れが出ることも少なくありません。
さらに、炎症が強いと膝が熱を持ち、朝起きたときにこわばりを感じることも起こります。
| 主な症状 | 特徴 | 注意点 |
|---|---|---|
| ロッキング | 膝が途中で動かなくなる | 強い痛みを伴う場合あり |
| 膝の腫れ・水がたまる | 炎症で関節液が増える | 動かしづらく生活に支障 |
| 歩行時の痛み | 平地や長時間歩行でも痛む | 進行すると歩行困難 |
| 熱感・こわばり | 炎症により膝が熱を持つ | 朝や長時間同じ姿勢で悪化 |
| 階段や坂での痛み | 下りで特に負担が強まる | 休憩・補助具の使用が推奨 |
症状の進行度は人によって異なりますが、初期は軽い違和感でも次第に歩行が難しくなるケースもあります。そのため「ただの膝の疲れ」と軽視せず、早めに整形外科で検査を受けることが大切です。
- POINT -
- ●引っかかり感やロッキング
- ●階段や下り坂での強い痛み
- ●膝に水が溜まる(関節水腫)
- ●炎症による腫れや熱感
半月板損傷を放置すると起こるリスク
半月板損傷を放置すると、膝関節のクッション機能が低下し、関節軟骨に過度な負担がかかります。その結果、進行性の変形性膝関節症へと症状が悪化する可能性が高くなることを知っておいてください。
例えば、初期には「軽い膝の痛み」程度で済んでいたとしても、放置を続けると歩行困難や関節の変形につながることがあります。さらに、半月板の断裂片が関節に挟まり込み、突然膝が動かなくなる「ロッキング」現象を起こすことも珍しくありません。
一度変形性膝関節症に進行すると、日常生活の質が低下し、最終的には人工関節置換術など大きな手術が必要になるリスクがあります。そのため、痛みが軽度でも「放置しない」という行動が将来の膝の健康を守る第一歩となるのです。
- POINT -
- ●変形性膝関節症への進行リスク
- ●歩行や階段昇降が困難になる可能性
- ●ロッキングによる急な強い痛み
- ●将来的に人工関節手術が必要になる恐れ
半月板損傷を悪化させる日常生活の動作
半月板損傷は、特別なスポーツをしていなくても日常生活の中で悪化することがあります。膝を深く曲げる動作や、長時間の立ち姿勢、階段の昇り降りなどがその一例です。
理由として、半月板は膝のクッションの役割を担っており、繰り返し強い負荷を受けると摩耗や断裂が進むからです。特に「なんとなく普段の動作」で行っていることが悪影響を及ぼしやすいため、意識して避けることが大切です。
例えば、床に置いた物を取るときにしゃがみ込むよりも、片膝をついて体勢を変える方が膝への負担を減らせます。このような小さな工夫の積み重ねが、症状悪化の防止につながります。
- POINT -
- ●階段の昇り降り
- ●長時間の立位や歩行
- ●深い膝の曲げ伸ばし
- ●片足に偏った姿勢
半月板損傷 やってはいけない行動一覧
半月板損傷を抱えているときには、特定の行動を避けなければなりません。これを守らないと炎症や断裂が進み、治療期間が長引く可能性があります。
| やってはいけないこと | 膝への影響 | 具体例・注意点 |
|---|---|---|
| 正座・深いしゃがみ込み | 半月板に強い圧力がかかる | 和式トイレ・床からの立ち上がり |
| 階段の昇り降り | 繰り返し負荷が加わる | 下り坂や階段下りで特に悪化しやすい |
| 激しい運動・ジャンプ | 衝撃で損傷拡大の恐れ | サッカー・バスケ・ランニング |
| 急な方向転換やダッシュ | スポーツ全般 | |
| 無理なストレッチ | 損傷部をさらに悪化させる | 痛みを伴う自己流のリハビリ |
| 不適切な靴の着用 | 衝撃吸収できず悪化 | ハイヒール・サイズ不適合の靴 |
| 長時間の立ち仕事や歩行 | 半月板への継続的な負荷 | 日常的な動作すべてがダメージ化 |
| 急激な体重増加 |
これらはすべて、膝に強い負担を集中させる行為です。言い換えると「膝を深く曲げる」「急な力を加える」「重い負担をかけ続ける」ことが共通点です。したがって、生活習慣や環境を見直すことが悪化防止の第一歩となります。
- POINT -
- ●膝の深い屈曲を避ける
- ●急な動きや強い衝撃を控える
- ●体重・靴・生活環境を見直す
膝に負担がかかる正座やしゃがみ込み
正座や深いしゃがみ込みは、半月板損傷の方にとって特に避けたい姿勢であることは、ここまでも繰り返し述べています。膝を大きく曲げることで関節内圧が上昇し、損傷部位に強い圧迫が加わるため、炎症の悪化や治癒の遅延につながりかねません。
例えば、和式トイレの使用や床に座る生活スタイルは、自然と膝を深く曲げることになり、半月板への負担を大きくします。日常で避けられない場合は、椅子や洋式トイレを利用する、膝の下にクッションを敷くといった工夫で負荷を軽減できます。
また、膝をかばいながら正座を続けると、関節の可動域が制限される「拘縮」を引き起こすこともあります。膝を守るためには「膝を深く曲げすぎない環境づくり」が欠かせません。
- POINT
- ●正座は膝関節に強い圧力をかける
- ●和式トイレや床座の生活は控える
- ●クッションや椅子を活用して負担を減らす
階段の昇り降りで注意すべきこと
階段の上り下りは、平地の歩行に比べて膝に数倍の負荷を与えます。特に下り動作では、自分の体重に加えて衝撃が直接膝に伝わるため、半月板損傷を悪化させやすいです。
そのため、できる限りエレベーターやエスカレーターを使い、階段の利用は最小限にしましょう。やむを得ず利用する場合は、手すりに体重を預ける、一段ずつゆっくり下りるといった工夫で膝の負担を軽減できます。そんあ場合は、周りよりも自分を優先しましょう。
さらに、荷物を持ちながらの昇り降りは膝への圧力が増すため、できるかぎり控えるべきです。日常での移動は「膝に体重を集中させない」ことを常に意識することが大切になります。
- POINT -
- ●階段下りは膝に最も大きな衝撃を与える
- ●手すりや補助具を活用する
- ●荷物を持ちながらの昇降は避ける
長時間の歩行や立ちっぱなしを避ける
膝に損傷がある状態で長時間立ち続けたり歩いたりすると、半月板への負荷が蓄積して炎症や腫れを引き起こす可能性があります。休憩を取らずに作業や移動を続けると、損傷部分の摩耗が進行して痛みが増すことも珍しくありません。
通勤や仕事で避けられない場合は、こまめに座って休む、膝にサポーターを着用するなどの工夫が必要です。また、杖を利用して体重を分散する方法も有効です。
加えて、立ち仕事をされている方は足元の環境を見直すことも効果的です。クッション性のある靴やインソールを使えば、膝に伝わる衝撃を減らせます。
- POINT -
- ●立ちっぱなしや長時間の歩行は炎症を悪化させる
- ●こまめな休憩と体重分散が有効
- ●杖を利用して体重を分散する方法も有効
- ●靴やインソールで膝の負担を減らす
急な動き出しや方向転換はさける
半月板は、ねじれや急激な衝撃に弱い組織です。
そのため、急な動き出しや方向転換は、損傷部位に大きな負担を与え、症状を悪化させる要因となります。特にスポーツや急いで動く場面では注意が必要です。
例えば、サッカーやバスケットボールのように素早い方向転換を伴う動作は、膝のねじれを引き起こしやすく、再損傷や断裂の危険を高めます。スポーツ以外、日常生活でも、急いで立ち上がる、無理に体の向きを変えるといった行為は避けましょう。
膝を守るためには「動作を急がない」ことが基本です。立ち上がるときは一呼吸おいてから、方向転換は小さなステップを踏みながらゆっくり行うと安心です。
- POINT -
- ●急な方向転換は膝にねじれを起こす
- ●スポーツだけでなく日常の立ち上がり動作も注意
- ●ゆっくりと動作することで再損傷を防げる
激しい運動やジャンプ動作を控える
半月板損傷のある膝は、衝撃やねじれに非常に弱い状態です。ランニングやバスケットボール、サッカーなど、ジャンプや急な切り返しを伴う運動は損傷を拡大させる大きな要因となります。
特にジャンプの着地時は、体重の数倍の衝撃が膝に集中するため危険です。症状が改善する前にこのような動作を繰り返すと、回復どころか断裂や手術が必要な状態に悪化する可能性もあります。
一方で、完全に動かさないと筋力低下が進んでしまうため、膝にやさしい運動を取り入れることが大切です。水中ウォーキングやエアロバイクなど、負担を抑えつつ筋力維持につながる運動を選びましょう。
- POINT -
- ●ジャンプや急な動きは半月板を悪化させる
- ●着地時は特に体重の数倍の負荷がかかる
- ●水中運動やエアロバイクが代替の選択肢
無理なストレッチや自己流リハビリはリスクです
膝の違和感を和らげたいと考え、独自にストレッチや、インターネットなどの情報をもとに見よう見まねでリハビリを試す人は少なくありません。しかし、症状名は同じでも、膝の状況はそれぞれ違います。
誤った方法で膝をひねったり深く曲げたりすると、損傷部分に強い負担がかかり症状を悪化させる恐れがあります。
例えば、痛みをこらえて屈伸運動を繰り返すと、関節内で半月板が引っかかり、ロッキングや炎症を招くこともあります。リハビリは「正しい方法と適切なタイミング」で行うことが前提であり、医師や理学療法士など専門家の指導を受けずに始めるのは非常に危険です。
安心なのは、理学療法士や医師のもとで、自分の膝の状態に合わせたプログラムを組んでもらうことです。これが回復への最短ルートです。焦って独断で進めるよりも、専門家と二人三脚で行うことを優先してください。
- POINT -
- ●自己流ストレッチは損傷を悪化させる可能性
- ●痛みを我慢しての運動はロッキングの危険がある
- ●専門家の指導を受けて進めることが安心
急激な体重増加が与える悪影響
体重の増加は、半月板損傷を抱える膝にとって大きな負担になります。歩行時には体重の3倍以上の力が膝にかかるとされており、わずかな体重増加でも膝の痛みや炎症を悪化させる原因となります。
特に、膝の痛みから運動量が減ると体重が増えやすくなり、さらに膝へ負荷がかかるという悪循環に陥りやすいのが特徴です。急激な体重増加はこのサイクルを加速させ、症状の慢性化や変形性膝関節症への進行リスクを高めます。
このため、食事の工夫や膝にやさしい運動を取り入れ、無理なく適正体重を維持することが求められます。バランスの取れた栄養管理と継続的な軽運動が、膝を守るための鍵です。
体重の増加に心当たりがありながら、あえて見ないふりをされている方は耳が痛いかもしれませんが、自身のBMI(肥満度)など計算し、体重の状況を指数化し、もしも多めならダイエットに取り組むべきではないでしょうか。
なお、基準値以内の体重でも日常の飲食行動に気を配ることは膝への優しさにつながるはずです。
- POINT -
- ●体重増加は膝に3倍以上の負担をかける
- ●運動不足→体重増加→膝悪化の悪循環に注意
- ●食事管理と軽い運動で予防が可能
- ●自身の体重をBMIなどで指数化し管理しましょう
|
不適切な靴やハイヒール着用の危険性
半月板損傷など、膝にトラブルを抱えているとき、靴選びは症状の回復や進行に大きく影響します。特にクッション性のない靴やサイズが合わない靴、ヒールの高い靴は避けてください。これらは歩行時の衝撃を吸収できず、半月板に直接的な負担を与えてしまうからです。
例えば、ハイヒールを履くと膝が前方に押し出される姿勢になり、関節のバランスが崩れやすくなります。その結果、痛みが強まったり炎症を繰り返す原因となることがあります。
膝を守るためには、関節への衝撃を吸収させるクッション性が高く安定感のあるスニーカーを選ぶことが望ましいです。また、必要に応じて膝にやさしいインソールを活用すると負荷をさらに軽減できます。
- POINT -
- ●ヒールや硬い靴は膝に直接負担をかける
- ●サイズの合わない靴は損傷を悪化させる恐れ
- ●クッション性や安定感のある靴が安心
サポーターや装具を誤って使用する危険性
半月板損傷の治療や予防のためにサポーターや装具を使うことはありますが、誤った選び方や使い方は逆効果となります。サイズが小さすぎれば血流を妨げ、逆に大きすぎれば膝を支える効果が得られません。
また、注意すべきは長期間にわたり常にサポーターに頼ってしまうと、膝周囲の筋肉が働かなくなることです。結果的に筋力低下を招き、その状態でサポーターを外すと、膝の安定性が著しく低下する恐れがあります。
本来サポーターは、外出時など歩行が必要な場合、一時的に使う補助具です。使用する際は必ず医師や理学療法士に相談し、自分の膝の状態に合ったものを選にましょう。
- POINT
- ●誤ったサイズは血流やサポート力に悪影響
- ●長期使用は筋力低下を招く可能性
- ●専門家の指導のもと選択。適切に使用することが大切
半月板損傷を早期改善へ導くポイント
症状を悪化させないためには「避けるべき行動」を理解するだけでなく、回復を早める工夫も必要です。膝を安静に保ちつつ、無理のない範囲でリハビリを進めることが、改善への近道となります。
例えば、炎症期にはRICE処置(安静・冷却・圧迫・挙上)を徹底することで、腫れや痛みを和らげることが可能です。その後、医師の指導のもとで大腿四頭筋やハムストリングスを鍛える運動を取り入れると、膝の安定性が増し再発予防につながります。
さらに、体重管理や適切な靴選び、生活動作の工夫も合わせて行うことで、膝への負担を大きく減らせます。これらを総合的に実践することが、早期回復を目指すうえで欠かせません。
- POINT -
- ●RICE処置で炎症を抑える
- ●筋力強化で膝の安定性を高める
- ●体重管理や靴選びも改善の重要要素
保存療法とリハビリで気をつけたいこと
半月板損傷は必ずしもすぐに手術が必要なわけではなく、保存療法で改善が見込めるケースもあります。ただし、その効果を高めるにはリハビリの正しい進め方が欠かせません。
保存療法では、安静や薬物治療に加えて、膝を支える筋肉の強化が大切になります。特に大腿四頭筋やハムストリングスをバランスよく鍛えることで、膝関節への負担を軽減できます。一方で、自己流の無理なストレッチや強すぎるトレーニングは逆効果になるため注意が必要です。
| 運動療法の種類 | 効果 | 具体例 |
|---|---|---|
| 大腿四頭筋セッティング | 膝の安定性向上 | 椅子に座り膝を伸ばして太ももを緊張させる |
| ハムストリングス強化 | 膝関節のバランス調整 | うつ伏せでかかとをお尻に近づける |
| カーフレイズ | ふくらはぎ強化・安定性UP | つま先立ち→ゆっくり下ろす |
| ストレッチ | 柔軟性を高め痛み軽減 | 足を伸ばしてつま先をゆっくり倒す |
リハビリは、あくまでも理学療法士の指導を受けながら、自分の状態に合ったリハビリを少しずつ取り入れることが回復への近道となります。
- POINT -
- ●保存療法では筋肉強化と生活習慣改善が柱
- ●無理なリハビリは損傷を悪化させる恐れ
- ●専門家の指導を受けて継続することが大切
日常生活で実践できる膝の負担軽減法
治療やリハビリと並行して、日常生活での工夫も症状の改善に直結します。膝への負担を抑える行動を意識することで、回復を早め再発を防げます。
例えば、階段を使う際には手すりで体重を分散させ、無理に深くしゃがむ姿勢を避けることが基本です。また、立ち仕事や長時間の歩行はこまめに休憩を入れると膝の負担を減らせます。
さらに、前述した通り、体重を適正に保ち、クッション性の高い靴を選ぶことも膝の保護につながります。こうした日常の工夫を続けることが、半月板損傷の再発予防にも役立ちます。
- POINT -
- ●階段は手すりを使い、しゃがみ込みは避ける
- ●長時間立つ・歩く場合は休憩を挟む
- ●適正体重と靴選びが膝の保護につながる
手術療法と再生医療という治療の選択肢
保存療法で改善しない場合や断裂が大きい場合には、手術療法が検討されます。手術には「半月板縫合術」と「半月板切除術」があり、それぞれメリットとデメリットがあります。
縫合術は半月板を温存できる一方で、適応範囲が限られ、回復期間は長めです。また、再断裂という危険性も伴うため、手術の数自体も少ない傾向があります。
切除術は比較的短期間で回復できますが、半月板が無くなると、将来的に関節の変形リスクが高まり、変形性膝関節症へ進行する可能性があります。術後も継続したリハビリや定期的な受診が大切です。
| 治療法 | 特徴 | メリット | デメリット |
|---|---|---|---|
| 保存療法 | 薬・リハビリ | 手軽に始められる | 症状が強いと改善が難しい |
| 手術療法 | 切除・縫合 | 根本的に修復可能 | 入院・リハビリが必要 |
| 再生医療(PRP) | 血液由来成分注入 | 炎症を抑え修復促進 | 効果に個人差あり |
| 再生医療(幹細胞) | 脂肪由来幹細胞を注入 | 組織の再生をサポート | 保険適用外・高額になる場合あり |
一方で、近年注目されているのが再生医療です。PRP療法や脂肪由来幹細胞治療などにより、損傷した半月板や軟骨の修復を促すことが期待されています。従来の手術と比べて体への負担が少なく、通院しながら治療できる点も特徴です。
- POINT
- ●手術療法は縫合と切除があり、それぞれに特徴がある
- ●再生医療は身体への負担が少なく新しい選択肢
- ●症状や年齢に応じて最適な治療を選ぶことが大切
半月板損傷に対する再生医療という新しい可能性
半月板損傷の治療は従来、保存療法か外科手術(縫合術・切除術)が中心でしたが、近年は再生医療が新しい選択肢として注目されています。
再生医療には、自分の血液を利用したPRP(多血小板血漿)療法や、脂肪組織から採取した幹細胞を用いる治療法があります。これらは損傷した半月板や軟骨の修復を促進し、炎症や痛みを和らげる効果が期待されています。
PRP治療は、関節の炎症を抑えることがあり、痛みの鎮静化に効果が見られます。ただ、損傷した半月板を修復する力には乏しいため、軟骨を再生させる可能性をもった幹細胞治療が根本治療として期待されています。
とくに手術を避けたい方や高齢で手術リスクが大きい方にとって、身体への負担が少ない点がメリットです。一方で、保険適用の有無といった課題が存在します。
- POINT -
- ●PRP療法は炎症を抑えて自然治癒力を高める
- ●幹細胞治療は組織再生を促進する可能性がある
- ●低侵襲である一方、費用や普及率には課題がある
最重要!早めに整形外科を受診する重要性
実は、膝に違和感や痛みがあっても「そのうち治る」と放置する人は少なくありません。しかし、万一半月板損傷であった場合、自然に治ることはほとんどなく、放置すると、更に重い症状となる変形性膝関節症に進行するリスクがあります。
変形性膝関節症は、最終的に人工関節を検討しなくてはならない想い病態です。そのためにも早めの治療が得策です。
整形外科では、レントゲンやMRIによって正確な診断が可能です。その結果に基づき、保存療法・手術・再生医療など最適な治療方針を提示してもらえます。特にロッキングや膝の腫れが続く場合は早期に受診することが、将来の関節機能を守るために欠かせません。
膝の違和感を軽視せず、早めに専門医を受診しましょう!それが長期的な健康維持につながります。
- POINT
- ●半月板損傷は自然治癒が難しい
- ●放置すると変形性膝関節症に進行する恐れ
- ●MRIなどで正確に診断し、早期治療が望ましい
まとめ・半月板損傷 やってはいけないこと
半月板損傷は、膝にあるクッションの役割を持つ「半月板」が傷ついてしまうことで、痛みや腫れ、動かしにくさを引き起こすケガです。放っておくと関節が変形してしまうこともあるため、早めの対応がとても大切です。
やってはいけないことは、正座や深いしゃがみ込み、階段の上り下り、長時間の立ちっぱなしや歩行、急な方向転換、激しい運動、無理なストレッチ、体重の急激な増加、合わない靴の着用などです。これらを避けるだけでも、膝の負担を減らし、症状の悪化を防ぐことができます。
治療の方法には、安静やリハビリといった保存療法、必要に応じた手術、そして近年注目されている再生医療があります。再生医療は、自分の血液や脂肪から取り出した細胞を活用して膝の修復を助ける治療法で、手術を避けたい方にも選ばれることが増えてきました。
日常生活の中で無理をせず、膝をいたわる工夫を続けることが回復につながります。もし膝の痛みや違和感が長引く場合は、早めに整形外科を受診し、安心できる治療を受けましょう。
参考)半月板損傷とは
よくある質問 Q&A|半月板損傷 やってはいけないことQ1. 半月板損傷では、歩いても大丈夫ですか?A. 痛みが強いときに無理に歩くのは控えましょう。膝に負担をかけると損傷が悪化することがあります。必要に応じて杖やサポーターを使い、医師に相談しながら少しずつ動くようにしましょう。 Q2. 正座やしゃがみ込みはしてもいいですか?A. 膝を深く曲げる正座やしゃがみ込みは、半月板に大きな圧力がかかるため避けてください。どうしても必要なときは短時間にとどめ、クッションなどを利用すると負担を和らげられます。 Q3. 運動は完全に禁止ですか?A. 激しいスポーツやジャンプ動作は避けるべきですが、軽いウォーキングや水中運動など膝にやさしい運動はリハビリに役立ちます。再開のタイミングは医師や理学療法士に確認してください。 Q4. 半月板損傷は自然に治りますか?A. 半月板は血流が乏しい組織のため、自然治癒は難しいとされています。保存療法やリハビリ、必要に応じて再生医療や手術などの治療法を選択することが大切です。 Q5. 放置するとどうなりますか?A. 放置すると痛みや腫れが悪化し、変形性膝関節症に進行するリスクがあります。膝の機能を守るためにも、早めに整形外科を受診して正確な診断と治療を受けましょう。 まとめ(Q&Aから理解できること)☑ 半月板損傷では膝に負担をかける行動を避ける必要がある |
リボーンクリニックは、再生医療専門のクリニックです。
国が定めた「再生医療等安全性確保法」のもと、特定認定再生医療等委員会の厳格な審査を経て、厚生労働大臣に提供計画書を受理されたご信頼いただける「再生医療専門の医療機関」です。
膝の治療にあたりましては、法令を遵守し、院長の青木医師をはじめとした経験豊富な医師が患者さまのお悩みに親身に寄り添い、最新鋭の設備と熟練のスタッフといった最高の環境でサポートいたします。
まずはお気軽に無料相談をご利用ください(無理に治療をお勧めすることは一切ございません)。