股関節
リボーンクリニック 大阪院の股関節
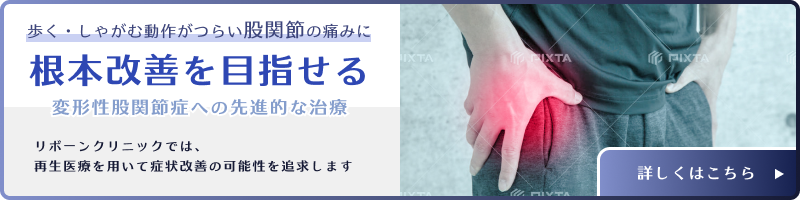
股関節唇損傷とは?原因・症状・治療を徹底解説
股関節唇損傷とは?不安なあなたへ
「歩くと股関節が引っかかる感じがする」「座っているとだんだん痛みが増してくる」――そんな違和感を覚えたまま日々を過ごしていませんか?
股関節の奥に生じる原因不明の痛み。その正体は、股関節唇損傷である可能性があります。
最近では、FAI(大腿骨寛骨臼インピンジメント)やスポーツによる過負荷、加齢による関節の変化など、さまざまな要因でこの病気に悩まれている方が増えています。
- この記事では、以下のような観点で「股関節唇損傷」に関する情報をわかりやすく丁寧に解説してます。
- ・股関節唇とは何か
- ・損傷の原因や症状、進行後のリスク
- ・診断の流れと治療法の選択肢(保存療法・手術・再生医療)
- ・日常生活で避けるべき動作や予防法
股関節唇損傷に限らないことですが、症状が軽いうちに対処することが大切です。この記事が、あなたの不安を少しでも和らげ、前向きな一歩を踏み出すための手助けになれば幸いです。
-
この記事で分かること
- ☑ 股関節唇損傷とは何か・起こる仕組み
- ☑ 主な原因と初期症状の見分け方
- ☑ 診断方法と治療の選択肢(保存療法・手術・再生医療)
- ☑ 日常生活や運動で避けるべき動作と予防方法
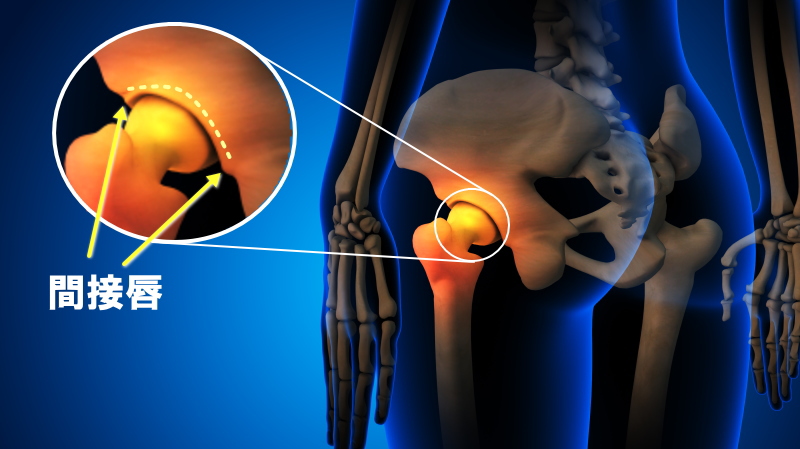
股関節唇損傷とは?症状と原因を正しく理解
股関節唇損傷とは、股関節の「関節唇」と呼ばれる軟骨組織に傷がついた状態を指します。関節唇は関節の安定性を保ち、動きを滑らかにする役割を果たしています。この部位が損傷すると、日常生活の動作やスポーツ中に痛みや違和感が出やすくなります。
症状の感じ方には個人差がありますが、代表的なものとして以下のようなサインが挙げられます。
| 症状 | 説明 |
|---|---|
| 股関節の前面や側面の痛み | 特に長時間歩いた後や立ち上がり時に顕著 |
| 動かしたときのクリック音や引っかかり感 | 特定の角度で動かすと「パキッ」と音がする |
| 股関節の可動域の制限 | 正座やしゃがむ動作がしづらくなる |
| 動作開始時の痛み | じっとしていた後に動き出すと痛む、いわゆる「スタート痛」 |
原因は一つではなく、加齢による摩耗、骨の形状異常(FAI:大腿骨寛骨臼インピンジメント)、スポーツによる過負荷などが複合的に関係します。
なお、関節唇損傷は進行性である可能性があり、放置すると良い重症となる「変形性股関節症」に移行するリスクもあります。初期段階での適切な評価と治療が求められます。
POINT -
- ●関節唇の損傷は、痛みだけでなく関節の機能低下を招く
- ●代表的な症状は痛み、引っかかり、クリック音、可動域の制限
- ●原因は加齢・骨形状異常・スポーツ負荷など多岐にわたる
- ●放置すると将来的に変形性股関節症へ進行することもある
股関節唇損傷とはどんな病気か
股関節唇損傷とは、股関節の「関節唇」と呼ばれる軟骨構造が、裂けたり、擦り切れたりする病気です。これは一見すると軽傷のように思われがちですが、実は股関節の安定性に大きく影響する疾患です。
関節唇は、太ももの骨(大腿骨)の骨頭が骨盤のくぼみ(寛骨臼)にはまり込む構造を安定させるためのパッキンのような存在です。これが損傷すると、関節が不安定になりやすく、筋肉や骨にも過剰な負担がかかります。
股関節唇損傷は、スポーツを行う若年層から、日常生活で徐々に痛みを感じる中高年層まで幅広い年齢層に発生します。また、明確なきっかけがなくても、股関節の形に問題がある場合、気づかないうちに損傷が進行していることも少なくありません。
この病気の厄介な点は、初期には違和感程度の症状であることが多く、受診が遅れてしまう傾向があることです。そのため、ちょっとした痛みでも無視せず、専門医の診断を受けることが大切です。
POINT -
- ●関節唇損傷は関節の安定性に関わる疾患
- ●若年層から中高年層まで発症リスクがある
- ●初期症状が軽いため見過ごされがち
- ●放置すると関節構造の破綻を招く恐れも
股関節唇の役割と痛みが出る仕組み
股関節唇の主な役割は、股関節の安定性を保つことと、関節内の圧力を適切に分散させることです。関節唇は繊維軟骨で構成されており、寛骨臼の縁を取り囲むように配置されています。この構造があることで、関節の滑らかな動きが可能になります。
もし関節唇に損傷が生じると、関節の中で骨同士がぶつかりやすくなります。さらに、関節液の保持がうまくいかなくなるため、クッション効果も低下し、動作時の衝撃をダイレクトに感じやすくなるのです。
痛みが発生する仕組みは、関節唇の損傷による炎症、周囲の筋肉や靭帯への二次的な負担、そして引っかかり感による機械的刺激が複雑に絡み合っています。特に、前方の関節唇が損傷している場合は、足を内側にひねったときに強い痛みを感じやすくなります。
下記は、股関節唇損傷に関連する主な痛みの誘発因子を整理した表です。
| 動作・状況 | 痛みが起きやすい理由 |
|---|---|
| 長時間の歩行や階段昇降 | 関節に繰り返しの負荷がかかる |
| しゃがむ・正座 | 関節唇への圧迫が強まる |
| 内旋(内側へのひねり) | 損傷部に引っかかりや圧迫が生じる |
| 寝返り・立ち上がり動作 | 動作開始時に不安定性と痛みを伴う |
このように、関節唇の損傷が小さくても、生活動作の中で強く痛みを感じることがあります。慢性化すると、骨や軟骨への影響も出るため、痛みの原因が分からないときこそ注意が必要です。
POINT -
- ●関節唇は股関節の安定性と衝撃緩和に関わる
- ●損傷によって関節が不安定になり、痛みが生じる
- ●日常の動作でも痛みが誘発されやすい
- ●早期の対応が進行防止につながる
股関節唇損傷の主な原因(FAI・加齢・スポーツなど)
股関節唇損傷の原因は複数ありますが、代表的なものとして「FAI(大腿骨寛骨臼インピンジメント)」「加齢による摩耗」「スポーツなどの過負荷」が挙げられます。それぞれの特徴を理解しておくことで、予防や早期対応につながります。
以下の表は、主な原因ごとの特徴とリスク層を整理したものです。
| 原因 | 特徴 | 主な対象者例 |
|---|---|---|
| FAI(インピンジメント) | 大腿骨と骨盤の骨形状異常により関節唇が擦れる | 若年層のスポーツ選手に多い |
| 加齢 | 軟骨の自然な劣化により摩耗が進行する | 中高年層に多く、両側に起きることも |
| スポーツ | 回旋や衝撃が加わる競技での繰り返し動作 | サッカー、バレエ、ラグビーなど |
| 事故・外傷 | 転倒や事故によって急激に関節に力が加わる | 全年齢層(特に高齢者や運動時の転倒) |
FAI(大腿骨寛骨臼インピンジメント)による関節唇損傷は特に注目されており、放置すると変形性股関節症へ進行するリスクがあることが近年の研究で指摘されています(出典:日本整形外科学会学術総会資料)。
POINT -
●FAIは骨の形状異常による接触で、若い世代に多く見られる
●加齢は軟骨の摩耗が主因で、進行性の傾向がある
●スポーツは繰り返しの回旋や負荷が損傷の引き金になる
●それぞれの原因に応じた対策が重要
放置すると変形性股関節症になる可能性
股関節唇損傷をそのままにしておくと、将来的により重度の高い「変形性股関節症」へ進行する可能性があります。関節唇は軟骨の保護機構として重要な役割を担っているため、損傷した状態が続けば、関節全体の負荷が増し、軟骨や骨への影響が避けられません。
変形性股関節症は、関節軟骨がすり減り、関節の変形と慢性的な痛みを伴う疾患です。初期は違和感程度であっても、進行すると以下のような症状が現れます。
| 進行段階 | 症状の特徴 | 日常生活への影響 |
|---|---|---|
| 初期 | 運動後の違和感・軽い痛み | ほぼ通常の生活が可能 |
| 中期 | 歩行時の痛み・可動域の制限 | 長時間の歩行や階段がつらくなる |
| 末期 | 安静時にも痛み、歩行困難 | 杖や手術が必要になることもある |
関節唇が早期に損傷し、かつ治療されない場合、このような症状が数年かけて進行するリスクがあるため、今現在の痛みが軽度でも整形外科にて専門医の診察が欠かせません。
POINT -
- ●放置された股関節唇損傷は軟骨の摩耗を促進する
- ●進行すると変形性股関節症を引き起こす
- ●生活の質(QOL)を大きく低下させるリスクがある
- ●初期のうちに適切な対処が必要
股関節唇損傷の診断と治療、やってはいけないこと
股関節唇損傷の診断には、まず問診と身体診察が行われ、その後、画像検査が実施されます。特にMRI(磁気共鳴画像)検査は、関節唇の損傷の有無や範囲を詳細に把握するのに役立ちます。場合によっては、造影剤を使用した「関節造影MRI(MRA)」が必要となることもあります。
診断後の治療には、大きく分けて保存療法と手術療法があります。
| 治療法 | 内容 | 適応の目安 |
|---|---|---|
| 保存療法 | ストレッチ、筋力強化、注射治療など | 症状が軽度な場合や初期段階 |
| 手術療法 | 関節鏡視下手術で関節唇の縫合または切除 | 痛みが強い、保存療法が効かない、FAIを伴う場合 |
なお、治療せず自己判断で症状を軽視したり、無理に運動を続けることは禁物です。とくに、以下のような行動は悪化を招く恐れがあるため注意が必要です。
- ●長時間の立ち仕事や階段の上り下りを続ける
- ●股関節をひねるようなストレッチを無理に行う
- ●痛み止めでごまかしながら運動を継続する
- ●診断を受けずに、慢性的な違和感を放置する
前述の通り、股関節唇の損傷は関節の構造そのものに影響を与えるため、自己流の対応では悪化するリスクが高まります。ついては、整形外科にて診断を受けることが大切です。
POINT -
- ●MRIやMRAで正確な診断が可能
- ●治療は保存療法と手術療法に分かれる
- ●自己判断や痛みの放置はリスクを高める
- ●専門医の早期受診が回復の鍵となる
初期症状とセルフチェックのポイント
股関節唇損傷の初期症状は、日常生活で見過ごされやすい軽度な違和感や痛みから始まります。特に「動かすと股関節の奥がズキッとする」「長時間歩くとだるい」「開脚がしづらい」といった訴えが多く、放置されることが少なくありません。
以下のようなセルフチェック項目に当てはまる場合、股関節唇の損傷が疑われます。
|
POINT -
●初期の痛みは軽微でも注意
●スポーツ選手は特にFAIのリスクを意識すべき
●セルフチェックは簡易だが、2~3項目で該当すれば専門医受診を
保存療法(リハビリ・注射・生活改善)
股関節唇損傷の初期~中期で症状が比較的軽度な場合、まず行われるのが保存療法です。以下のように、複数の方法を組み合わせて、関節への負担を減らしつつ自然な回復を促します。
| 治療法 | 内容・目的 | 備考 |
|---|---|---|
| 運動療法(リハビリ) | 股関節周囲の筋力強化(腸腰筋・中殿筋など) | 理学療法士の指導が望ましい |
| ストレッチ | 可動域の改善と柔軟性向上 | 自己流で行うと悪化の危険あり |
| 薬物療法 | NSAIDsや消炎鎮痛剤の処方 | 痛みの軽減と運動機会の確保が目的 |
| 注射療法 | ヒアルロン酸、ステロイド、ブロック注射など | 効果は一時的なことが多い |
| 日常生活指導 | 負担のかかる姿勢・動作の見直し | 姿勢・体重管理・靴の選び方なども含む |
保存療法は、「手術なしで改善できる可能性がある」という大きなメリットがありますが、FAIなどの構造的異常がある場合は、限界もあります。
POINT -
- ●痛みのコントロールと生活改善が柱
- ●専門リハビリが非常に重要
- ●保存療法で改善が見られない場合は手術や再生医療も視野に
手術療法(関節鏡・骨形成術など)
保存療法で十分な改善が見られない場合や、FAIなど骨構造の異常が原因で関節唇損傷が続いている場合には、「関節鏡視下手術(鏡視下手術)」などの外科的治療を検討せねばなりません。
対象となる症例
| 手術法 | 内容 | |
|---|---|---|
| 関節唇縫合(修復術) | 損傷した唇の縫合・安定化 | 断裂が小さく、保存可能な場合 |
| 関節唇切除(部分切除) | 回復不能な断裂部分を切除 | 痛みの原因となる断裂が明確な場合 |
| 骨形成術(FAI矯正) | 大腿骨や骨盤の突出を削り関節のひっかかりを除去 | FAIが明確に認められる場合 |
| 関節唇再建術(移植術) | 自家組織や人工材料で唇を再建 | 完全断裂や再手術症例など |
関節鏡手術は低侵襲であり、1週間以内の退院が可能なケースが多いですが、術後のリハビリが非常に重要です。FAIの矯正を同時に行う場合は、術後3か月~半年程度の経過観察が必要になります。
また、手術に抵抗がある場合や、より侵襲性を抑えた方法を希望する方には自己脂肪由来幹細胞を用いた再生医療も選択肢のひとつとして注目されています。
POINT -
- ●関節鏡は早期復帰が可能な低侵襲手術
- ●FAIの骨形成術は根本治療につながる
- ●手術後のリハビリと再発予防が鍵
- ●手術以外の選択肢として再生医療も存在する
再生医療という新しい治療選択肢
股関節唇損傷に対して、手術以外の方法を探している方にとって「再生医療」は検討すべき選択肢です。特に、関節唇の損傷による炎症や軟骨の劣化を抑える目的で、幹細胞を用いた治療が国内外で導入されているからです。
再生医療では主に、自分の脂肪から採取した幹細胞を培養し、股関節内に注射で投与します。これにより、炎症の抑制や痛みの緩和、組織の回復促進を期待する最新の治療法です。
✅ 再生医療の特徴と手術との比較
| 比較項目 | 再生医療 | 手術(関節鏡・形成術など) |
|---|---|---|
| 侵襲性 | 非常に低い(注射のみ) | 切開・全身麻酔が必要な場合も |
| 入院の有無 | 原則日帰り | 1日~1週間の入院が必要 |
| 仕事・生活復帰 | 数日で可能 | 数週間以上かかることも |
| 対象 | 手術を避けたい方、初期・中期の損傷 | 構造的異常が明確な中~重度の損傷 |
ただし、再生医療は全ての損傷に効果があるわけではなく、軟骨の重度損傷や骨の変形が進んだケースでは限界があります。また、自由診療である点も注意が必要です。ご自身の症状との適合の有無はご相談ください。
なお、幹細胞治療の安全性や有効性については、厚生労働省が法規を設けて届出と行い、受領された医療機関でしか受けることができません。(出典:厚生労働省「再生医療等の安全性の確保等に関する法律」)
POINT -
- ●手術を避けたい人にとって有望な選択肢
- ●早期復帰が可能だが適応は慎重に判断
- ●自由診療である点や、ご自身の症状に適合するか確認が必要
どれくらいで治る?回復期間の目安
股関節唇損傷の回復期間は、選択する治療法や損傷の程度、日常の運動量によって異なります。一律に「〇ヶ月で完治」とは言えませんが、おおよその目安は以下の通りです。
✅ 治療別:回復の期間目安(例)
| 治療方法 | 回復までの目安 | 補足 |
|---|---|---|
| 保存療法 | 1〜3か月で痛み軽減、6か月程度で改善 | 個人差あり、リハビリ継続が重要 |
| 関節鏡手術 | 術後6週間で歩行訓練、3〜6か月で復帰 | FAI矯正ありの場合は6か月以上の回復も |
| 再生医療 | 約2週間で効果出始め、2〜3か月で安定 | 投与後のリハビリと生活管理が影響 |
このように、軽度の症状なら数週間で改善することもありますが、根本原因が構造的な問題である場合は回復まで長期的な視点が必要です。また、職業やスポーツ復帰を目指す場合には、主治医と明確なゴール設定を行いながらリハビリを継続することが回復期間を左右します。
POINT -
- ●保存療法なら数ヶ月、手術は半年が目安
- ●再生医療は比較的早期の効果が見込まれる
- ●早期復帰のためにはリハビリと生活習慣の見直しが鍵
股関節唇損傷でやってはいけない動作
股関節唇損傷が疑われる、または診断された場合、回復を妨げる動作を避けることは非常に大切です。間違った動きは症状を悪化させたり、損傷範囲を広げたりする恐れがあるため注意が必要です。
| NG動作 | 理由 |
|---|---|
| 深くしゃがむ(和式トイレ・草むしりなど) | 股関節の屈曲が唇に過度なストレスを与える |
| 開脚や股関節を外旋する運動 | 唇の牽引やひっかかりを起こしやすい |
| 片足に体重をかけた状態での立位姿勢 | 股関節唇への荷重バランスが崩れる |
| 高強度なジャンプやランニング | FAIがある場合、衝撃で唇損傷が悪化する |
| ヨガの開脚ポーズやダンスの深い動き | 骨と唇の接触が強まる可能性がある |
とくに「痛みがあるのに無理に運動を続けること」は厳禁です。軽度であっても繰り返される負荷が関節唇の裂けを広げ、最終的に「変形性股関節症」へと進行するリスクを高めてしまいまうからです。
日常生活では、「深く腰を落とす」「股関節をひねる」「長時間歩く」といった動きには注意が必要です。このような動作を避けるほか、股関節にかかる負担を減らすためには、体重のコントロールが必要です。また、正しい姿勢を保つ意識が大切になります。
いずれにしても早期に整形外科を受診し、医師の指示に従いましょう。
POINT -
- ●しゃがむ・ひねる・片足立ちは要注意
- ●スポーツやヨガの一部動作も再検討を
- ●痛みがあるときはすぐに活動を中止すること
予防のために意識すべき生活習慣とストレッチ
股関節唇損傷を予防するには、普段の動作や姿勢、筋肉の柔軟性とバランスが重要です。とくにFAI(大腿骨寛骨臼インピンジメント)がある場合は、予防的アプローチが変形性股関節症の進行リスクを減らします。
✅ 生活習慣で意識すべきこと
| 習慣 | 理由・効果 |
|---|---|
| 正しい姿勢(骨盤の前傾・後傾を避ける) | 骨盤の歪みが股関節の負荷を増やす |
| 体重管理 | 股関節への荷重を減らし、摩耗を予防 |
| 長時間の座りっぱなしを避ける | 股関節周囲筋の拘縮を予防し、血流を保つ |
| 階段利用よりも緩やかな坂道を活用 | 骨盤の振動や衝撃をやわらげる |
✅ 自宅でできる予防ストレッチ
| ストレッチ名 | 方法 | 注意点 |
|---|---|---|
| 大臀筋ストレッチ | 仰向けで膝を胸に引き寄せるポーズ | 無理に引っ張らず、反動をつけない |
| 腸腰筋ストレッチ | 片膝立ちで体を前にスライドする | 腰を反らせすぎない |
| 内転筋ストレッチ | あぐらの状態で膝を軽く上下に開閉する | 股関節に痛みがあるときは中止 |
| キャット&カウ(骨盤調整) | 四つ這いで背骨を丸める・反らす動作を繰り返す | 呼吸を止めずにゆっくり行う |
これらの習慣とストレッチは、筋肉の柔軟性と股関節の可動域を保ち、再発や悪化のリスクを軽減する効果が期待できます。
POINT -
- ●骨盤の安定と筋肉バランスの維持が鍵
- ●ストレッチは「痛みの出ない範囲」で継続すること
- ●予防のためには日々の動きの癖を見直すことが第一歩
スポーツへの復帰や日常生活での注意点
股関節唇損傷の後、スポーツや仕事への復帰には段階的なリハビリと正しい評価が欠かせません。焦って元の活動レベルに戻ろうとすると、再損傷や慢性的な股関節痛につながるリスクがあります。整形外科にて指導を受けましょう。
✅ スポーツ復帰の一般的な目安
| スポーツ種目 | 復帰までの目安(目安:軽症~中等度) |
|---|---|
| ウォーキング | 数日〜1週間(痛みがなければ可) |
| 水泳・自転車 | 1~2週間(股関節の衝撃が少なくリハビリに有効) |
| ランニング | 6~8週間(主治医の許可が必要) |
| サッカー・バスケなど球技 | 3ヶ月以上(接触・回旋動作が多いため慎重に) |
✅ 日常生活で注意すべき点
| 状況 | 注意点 |
|---|---|
| 通勤時の階段利用 | 手すりを使って負荷を分散、長い上り下りは避ける |
| 買い物や長時間の歩行 | 小まめな休憩とクッション性の高い靴を使用する |
| デスクワーク | 1時間に1回は立ち上がって軽く動かす |
| 車の乗り降り・運転 | 片足に体重をかける動作は注意。お尻から座るようにする |
復帰には医師や理学療法士の指導のもと「段階的に負荷を増やす」ことが鉄則です。痛みが完全に消えたからといって、元の生活に一気に戻るのは危険です。
POINT -
- ●スポーツ復帰には「フェーズ管理」と主治医の許可が不可欠
- ●日常生活でも股関節に負担がかかる動作を再確認
- ●「無理をしない」「痛みが出たら中断する」ことが回復への近道
まとめ・股関節唇損傷とは?―正しく知ることが第一歩
股関節の奥で起きる痛みや引っかかり感は、日常生活をじわじわと不自由にさせていきます。こうした違和感の背後にある、股関節唇損傷の可能性は見逃せません。特にFAI(股関節インピンジメント)やスポーツでの負荷、加齢変化による損傷は、早期の対応が必要です。
治療法としては、保存療法から関節鏡手術、さらには近年注目される再生医療まで進化を続けており、個々の症状やライフスタイルに合った選択が可能になってきました。とはいえ、股関節唇損傷を放置すれば、より重度が高くなる変形性股関節症へと進行するリスクもあるため、正しい理解と行動が何よりも大切です。
この記事を通して、病態の理解からセルフチェック、治療の選択肢、そして日常生活での注意点までを包括的に知っていただき、医師による正確な診断と適切な対応を得るようにしてください。
よくある質問 Q&A|股関節唇損傷とは?
Q1. 股関節唇損傷とはどんな状態のことですか?A. 股関節内にある「関節唇」という軟骨組織に傷や裂けが生じた状態です。股関節の安定性を保つ重要な部分のため、損傷すると痛み・引っかかり・可動域制限などが起こります。 Q2. 主な原因は何ですか?A. 多くは以下のいずれか、または複合的な要因です。
Q3. 放置するとどうなりますか?A. 損傷部分の摩耗が進みやすく、軟骨にも負担がかかります。放置すると変形性股関節症につながるリスクがあるため、早めの受診と対策がとても大切です。 Q4. どんな検査で診断できますか?A. レントゲンでは映らないことが多く、MRI(MRA)や理学所見で判断されます。必要に応じて関節鏡検査が行われることもあります。 Q5. 手術しなくても治りますか?A. 軽度〜中等度であれば、リハビリ・注射・生活指導などの保存療法で改善することもあります。再生医療(幹細胞治療など)を取り入れるケースも増えています。 Q6. 手術はどんな内容ですか?A. 主に「関節鏡手術」が行われ、関節唇の縫合・切除・FAIの骨形成などを行います。入院期間は短めですが、リハビリは必須です。 Q7. 自分で気づける初期症状はありますか?A. 以下のようなサインが多くみられます。
Q8. 日常生活でやってはいけないことはありますか?A. 深くしゃがむ動作、股関節のひねり、無理な開脚、ジャンプ動作などは負担になります。痛みを無視した運動継続も禁物です。 Q9. 治療後の再発はありますか?A. あります。特にFAIが原因の場合、骨形の問題を解消しないと再発リスクが残ります。術後・治療後のリハビリや生活改善が重要です。 Q10. どれくらいで改善しますか?A. 保存療法なら1~6か月、手術なら3~6か月、再生医療なら2〜3か月程度が目安です。ただし症状や生活環境によって異なります。 |
リボーンクリニックは、再生医療専門のクリニックです。
国が定めた「再生医療等安全性確保法」のもと、特定認定再生医療等委員会の厳格な審査を経て、提供計画を「厚生労働大臣」に受理された信頼と安心の「再生医療専門の医療機関」です。
股関節の治療にあたりましては、法令を遵守し、院長の青木医師をはじめとした経験豊富な医師が患者さまのお悩みに親身に寄り添い、最新鋭の設備と熟練のスタッフといった最高の環境でサポートいたします。
まずはお気軽に無料相談をご利用ください(無理に治療をお勧めすることは一切ございません)。
————————————-