ひざ関節
リボーンクリニック 大阪院のひざ関節
膝の痛み 種類によって異なる原因と治療法まとめ

膝の痛み 種類によって異なる原因と治療法まとめ
膝の痛みと一口に言っても、その「種類」は実にさまざまです。
内側がズキズキ痛む、階段の上り下りで外側がつらい、膝の裏が引っ張られるように感じる…。こうした症状の違いは、痛みの原因、疾患によって大きく変わってきます。
この記事では、膝の痛みの種類について、その疑問を解決するため、膝の部位ごとに起こりやすい代表的な疾患とその見分け方、治療方法について分かりやすくまとめました。
また、近年注目を集めている再生医療や幹細胞治療についても詳しく紹介し、従来の治療と比較した際のメリット・注意点などを網羅的に解説していますので参考にしていただけらば幸いです。。
膝の痛みがどのような原因で起きているのかを理解することは、適切な治療を選ぶ第一歩です。あなたの膝の不調がどのタイプに当てはまるのか、ぜひこのページで確かめてみてください。
-
この記事で分かること
- ☑ 膝の痛みは部位によって原因となる疾患が異なること
- ☑ 内側・外側・前面・裏側それぞれの代表的な症状と疾患名
- ☑ 鵞足炎や腸脛靭帯炎などの特徴と対処法
- ☑ 変形性膝関節症や半月板損傷など加齢や負荷による影響
- ☑ 再生医療を含む治療法の選択肢とその適応範囲
膝の痛み 種類による原因と見分け方
まず知っておいてほしいのは、膝の痛みには「痛む場所によって原因が異なる」ということです。膝の構造は複雑で、骨や軟骨、靭帯、筋肉、神経など、さまざまな組織が関係しています。そのため、痛みの出る部位によって、想定される疾患が変わってきます。
例えば、膝の内側が痛む場合は鵞足炎や変形性膝関節症が、外側の痛みであれば腸脛靭帯炎などが候補になります。膝のお皿周辺や裏側に痛みを感じるケースも、それぞれ異なる原因があるため、実のところ単に「膝が痛いんです」だけでは正確な判断ができません。
このように、痛みの「場所」と「状況」(動かしたときか、安静時か、階段昇降時かなど)を整理することで、ある程度原因を見分けるヒントになります。ただし、自己判断で終わらせないでください。症状が進行することは多くあります。医療機関で詳細な診察を受けることが安心につながります。
|簡単に整理すると以下のようになります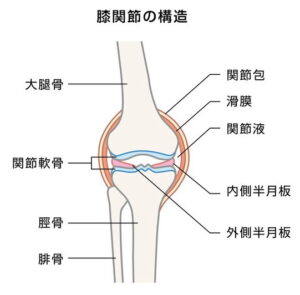
| 痛みの部位 | 主な疾患 | 代表的な症状 |
|---|---|---|
| 膝の内側 | 鵞足炎、変形性膝関節症 | 曲げ伸ばし時の引っかかり、階段で痛む |
| 膝の外側 | 腸脛靭帯炎、外側半月板損傷 | ランニング後の違和感、膝を曲げると痛む |
| 膝の前側 | 膝蓋靭帯炎、膝蓋骨障害 | 正座やジャンプ時の膝蓋骨周辺の痛み |
| 膝の裏側 | ベーカー嚢腫、半膜様筋炎 | 膝裏の腫れや張り、伸ばしづらさ |
膝の内側が痛いときに考えられる原因
膝の内側の痛みは、特に中高年やスポーツをする方に多く見られる症状です。この部位には骨、軟骨、半月板、靭帯、腱などが集中しており、年齢や負担の蓄積によって障害が起こりやすくなっています。
膝の内側の痛みでよくあるのが、鵞足炎(がそくえん)と変形性膝関節症です。鵞足とは、太ももの内側の筋肉が膝の内側に集まって腱になっている部分で、歩行や階段の上り下りなど日常動作のたびに負担がかかります。一方で、変形性膝関節症は軟骨がすり減ることで骨同士がこすれ、炎症や痛みを引き起こします。
また、内側半月板損傷のように、ひねる動作で生じるスポーツ障害も原因の一つです。さらに腰椎由来の神経圧迫により、膝の内側にしびれや痛みが現れるケースもあります。
- ✅膝の内側の痛み、原因は一つではありません
- ・鵞足炎:膝の内側や下の部分が押すと痛い
- ・変形性膝関節症:歩き始めや階段での痛み、膝の変形
- ・内側半月板損傷:ひねった動作や体重移動で痛む
- ・腰椎由来の神経症状:腰痛を伴うことが多い
- ※症状の出方を注意深く観察し、整形外科での診察を早めに受けることが大切です。
鵞足炎の症状と対処法
鵞足炎は、膝の内側の少し下あたりにある「鵞足(がそく)」という腱の集合部に炎症が起こることで発症します。この部位は、日常的に歩いたり階段を上ったりする際に繰り返し擦れや圧迫を受けやすく、炎症の原因となります。
主な症状は、膝の内側下部の押すとわかる「チクチクするような痛み」です。特に運動後や階段の昇降時、膝を曲げた状態で荷重をかけたときなどに痛みが強くなる傾向があります。座っているときや安静時には痛みが落ち着くことも多いため、見逃されやすい点に注意が必要です。
対処法としては、まず安静にして炎症を鎮めることが基本です。氷でのアイシングや消炎鎮痛剤の使用も有効です。また、再発を防ぐには、太ももの内側やお尻の筋肉を柔らかく保つストレッチ、過度な負荷を避けるフォームの見直しが必要になります。
再発予防の観点から、スポーツや日常の歩き方にも目を向けるとよいでしょう。特にO脚気味の人や、偏った筋力バランスのある人は、鵞足部に負担が集中しやすくなります。
- ✅鵞足炎のポイント
- ・膝の内側の下に局所的な痛みがある
- ・階段や立ち上がり動作で痛む
- ・安静、アイシング、ストレッチが基本の対処
- ・再発予防には筋肉バランスの改善が有効
変形性膝関節症とは?実は中高年女性に多い!その理由
変形性膝関節症は、膝の関節軟骨がすり減って骨と骨が直接こすれ合うようになり、炎症や痛みが生じる慢性疾患です。高齢になるにつれ軟骨の弾力性が失われていくため、主に中高年に多くみられます。
特に女性に多い理由としては、閉経後のホルモンバランスの変化や筋力の低下が関係しています。エストロゲンの減少により関節を保護する働きが弱まり、膝にかかる負担が増すことが一因です。また、もともと女性は筋肉量が男性より少なく、骨盤の構造も膝関節に影響を与えやすいといわれています。
初期では「立ち上がりにくい」「階段を降りるときに膝が痛む」といった症状から始まり、放置すれば歩行が困難になり、日常生活に大きな支障をきたします。放置して自然に治ることはないので注意が必要です。重度になると人工関節などの大きな手術が必要になる病です。
| 進行度 | 軟骨の状態 | 主な治療法 |
|---|---|---|
| 軽度 | 軟骨の摩耗が始まる | 運動療法、注射、再生医療 |
| 中等度 | 軟骨の損傷が進行 | 新たな選択肢(PRP治療、幹細胞治療)、装具療法 |
| 重度 | 骨の変形 | 人工関節置換術などの手術が中心 |
- ✅進行を遅らせるために推奨される対策
- ・体重コントロールで膝の負荷を軽減
- ・太ももの筋肉(特に大腿四頭筋)を鍛える運動
- ・正しい歩き方や靴の見直し
- ・サポーターやインソールの活用
- ※早期発見と継続的なケアが、この疾患と上手につき合う鍵になります。
|
内側半月板損傷の症状と診断ポイント
半月板は、膝関節の中でクッションの役割を果たす軟骨組織です。そのうち、膝の内側に位置する「内側半月板」は、スポーツやひねり動作の衝撃で損傷しやすい部分です。
特徴的な症状としては、「膝の曲げ伸ばしのときに引っかかる感じがある」「歩行中に膝がガクッと抜ける」「痛みで深くしゃがめない」などが挙げられます。急性のけがとして起こる場合もあれば、長期間の負荷蓄積による変性損傷もあります。
診断にはMRI(レントゲンでもCTでもない画像検査)が有効で、画像で損傷の程度や位置を確認します。整形外科の診察では、「マクマレーテスト※」などの徒手検査も行われますが、確定診断には画像が必要となるケースが多いです。
治療は、損傷の程度によって異なります。軽度であれば保存療法(安静・リハビリ)で回復を図ることが可能ですが、大きく裂けている場合は関節鏡を使った手術が検討されます。
- ✅主なポイントをまとめると
- ・引っかかり感や不安定感は要注意
- ・MRIで正確な診断を受けることが大切
- ・損傷の程度により保存療法か手術かを判断
- ※日常生活の中で「膝の動きに違和感がある」と感じたら → 早めの受診をお勧めします
※マクマレーテストは、膝の半月板損傷を確認するための徒手検査で、膝を曲げた状態から下腿をひねりつつ伸ばすことで、損傷の有無や位置を調べます。
腰椎からの神経障害による膝の痛み
膝の痛みの原因は必ずしも膝関節そのものとは限りません。実は、腰椎の神経障害によって膝の周辺に痛みやしびれが出るケースも存在します。これは「関連痛」と呼ばれる現象で、痛みの本来の原因部位とは異なる場所に症状が現れるのが特徴です。
代表的な疾患には、腰椎椎間板ヘルニアや脊柱管狭窄症があります。これらの病気によって神経が圧迫されると、腰から足にかけての神経の通り道に沿って痛みが走り、膝の内側や外側にまで放散することがあります。
一般的に、膝そのものに腫れや熱感がないのに痛む場合、腰椎由来の痛みが疑われます。さらに、脚のしびれや筋力低下、長時間歩くと足が重くなるといった症状が併発している場合には、神経性の問題が関与している可能性が高くなります。
このようなときは整形外科の中でも脊椎専門の診察が必要です。腰部のMRIや神経学的検査を受けることで、正確な診断に近づくことができます。
- ✅チェックポイント
- ・膝に腫れがないのに痛む場合は腰椎の問題も疑う
- ・膝以外にしびれや力の入りにくさがあるときは要注意
- ・腰部のMRIや専門医の受診が正確な診断につながる
膝の痛み 種類別に見る外側・前後の痛み
膝の痛みは、内側だけでなく外側、前面、裏側にも生じることがあり、それぞれ原因や治療法が異なります。場所によって関与する筋肉や靭帯が異なるため、早い段階で部位別の痛みの特徴を把握しておくと、対応がスムーズになります。
膝の外側の痛みで代表的なのは、腸脛靭帯炎です。これはランニングや階段の昇降などで腸脛靭帯が繰り返し膝の外側の骨と擦れ、炎症を起こすことで痛みが出る疾患です。
膝の前面が痛む場合は、「膝蓋靭帯炎(ジャンパー膝)」がよく知られています。バレーボールやバスケットボールなど、ジャンプや着地を繰り返すスポーツで多く発症します。膝のお皿の下に痛みが出るのが特徴です。
一方、膝の裏側の痛みは、「ベーカー嚢腫(のうしゅ)」などが原因のこともあります。関節液が溜まり袋状に腫れることで、膝の裏に圧迫感や痛みを感じるようになります。
| 痛みの部位 | 考えられる主な疾患 |
|---|---|
| 膝の外側 | 腸脛靭帯炎、外側半月板損傷 |
| 膝の前面 | 膝蓋靭帯炎(ジャンパー膝) |
| 膝の裏側 | ベーカー嚢腫、半膜様筋炎など |
膝の外側が痛いときに多い疾患とは
膝の外側に痛みが出るとき、まず考えられるのは「腸脛靭帯炎(ちょうけいじんたいえん)」と「外側半月板損傷」です。どちらも膝関節の外側に位置する組織の障害で、日常生活や運動時の使い方が関係しています。
腸脛靭帯炎は、特にランナーや登山者に多く、膝の外側にピリッとした痛みが生じるのが特徴です。片足に体重をかける動作や、長距離を歩いた後などに痛みが強くなることがあります。
一方で、外側半月板損傷は、スポーツ時の急なターンや、膝をひねった動作によって起こりやすい損傷です。関節の中でクッションの役割をしている半月板が裂けたり欠けたりすることで、膝の可動域が制限されたり、引っかかるような違和感が出たりします。
これらの疾患は、放置すると悪化しやすく、治癒までの時間も長引きます。そのため、早期の適切な対処が重要です。
| 疾患名 | 主な原因・特徴 |
|---|---|
| 腸脛靭帯炎 | 繰り返しの膝の曲げ伸ばし動作が原因 |
| 外側半月板損傷 | ひねり動作や外部からの衝撃によって発症 |
| 総腓骨神経障害 | しびれや筋力低下など、神経症状が現れることもある |
※それぞれの痛み方やきっかけを把握することが、正しい治療につながります。
腸脛靭帯炎の原因と予防法
腸脛靭帯炎(ちょうけいじんたいえん)は、太ももの外側にある腸脛靭帯が膝の外側の骨とこすれることで炎症を起こし、痛みが出る疾患です。特にランニングや登山、階段の上り下りといった反復動作をする人に多く見られます。
発症の主な要因は、「膝の曲げ伸ばしを繰り返すことで靭帯と骨が擦れ、炎症が生じる」ことです。O脚傾向や、姿勢のクセ、筋肉の柔軟性不足もリスク因子となります。特に大腿筋膜張筋や殿筋群の柔軟性が低下していると、腸脛靭帯が引っ張られ、膝に強い圧力が加わりやすくなります。
|
痛みが出た場合には、運動を中止し、アイシングと安静が基本です。改善が見られない場合には整形外科を受診し、リハビリ指導を受けるのが望ましいでしょう。
- ✅腸脛靭帯炎ポイント整理
- ・原因:靭帯の摩擦と柔軟性不足
- ・予防:ストレッチ、筋トレ、運動フォームの見直し
- ・対処:安静と冷却、医師の診断を受ける
外側半月板損傷の特徴と治療方法
外側半月板損傷は、膝関節の中にある軟骨状の組織「半月板」のうち、外側の部分が裂けたり欠けたりする障害です。スポーツや事故によるひねり動作、加齢による劣化がきっかけとなることが多いです。
|
診断は整形外科でのMRI検査が有効です。単なる打撲やねんざと誤認されやすいため、適切な画像診断が欠かせません。
治療方法は損傷の程度によって異なります。軽度であれば、装具を使いながら安静を保ち、リハビリを進める「保存療法」で回復が見込めます。症状が重く、半月板が裂けている場合には、関節鏡を使った「部分切除」や「縫合手術」が検討されます。
- 半月板損傷、治療の選択肢の例
- ・保存療法:リハビリ・筋力強化・装具
- ・手術療法:関節鏡による処置(切除または縫合)
- ※再発を防ぐには、スポーツ動作の見直しや下半身の柔軟性強化がカギとなります。
▶ こちらもご参考にしていただけます「半月板損傷とは」
膝蓋靭帯炎(ジャンパー膝)の特徴
膝蓋靭帯炎、いわゆるジャンパー膝は、膝のお皿(膝蓋骨)からすねの骨(脛骨)をつなぐ靭帯が炎症を起こすことで発症します。バスケットボールやバレーボールなど、ジャンプや着地の多いスポーツに取り組む若年層に多く見られる疾患です。
主な症状は、膝のお皿のすぐ下にある部分が押すと痛む、ジャンプ後にズキンと響くような痛みが出る、というものです。初期のうちは運動後に痛む程度ですが、進行すると日常動作でも痛みが残るようになり、パフォーマンス低下や運動制限につながります。
原因は、繰り返されるジャンプ動作によって膝蓋靭帯に微細な損傷が生じ、それが慢性化して炎症を引き起こすことです。大腿四頭筋の硬さや、着地時のフォームの乱れもリスクを高める要因となります。
|
痛みを我慢して運動を続けると、慢性化しやすくなるため注意が必要です。
- ✅膝蓋靭帯炎(ジャンパー膝)要点まとめ:
- ・痛むのは膝のお皿のすぐ下
- ・原因はジャンプ動作による靭帯への反復負荷
- ・予防と改善には柔軟性向上とフォーム改善が有効
膝の裏側が痛むときに疑う疾患とは
膝の裏側に痛みを感じるとき、見落とされやすいのが「ベーカー嚢腫(のうしゅ)」です。これは関節内の滑液(関節液)が過剰に分泌され、膝裏の部分に袋状にたまることで生じる腫れです。関節の動きに支障が出るほど大きくなることもあります。
膝を伸ばしたときに突っ張るような感覚や、膝裏の腫れ・圧迫感が主な症状です。階段の上り下りや正座のときに違和感が強くなることが多く、初期には痛みを感じにくいケースもあるため注意が必要です。
原因としては、変形性膝関節症や関節リウマチなど、もともとの膝の疾患に伴って起こることが多く、単独で発症することは稀です。嚢腫自体は良性ですが、破裂してふくらはぎにまで腫れや痛みが広がることもあるため、自己判断せず医師の診察を受けることが大切です。
| 疾患名 | 主な原因・特徴 |
|---|---|
| 半膜様筋炎 | 筋肉や腱の使い過ぎによる炎症 |
| 静脈血栓症 | 脚の血流障害によって痛みや腫れが生じる |
| 膝窩動脈瘤 | 膝裏の動脈がこぶ状に膨らみ、圧迫や血流障害を引き起こす可能性あり |
※膝裏の痛みは「なんとなくの違和感」で済ませがちですが、違和感は体が発するサインです!見逃さないようにしましょう。
再生医療で膝の痛みにアプローチ
膝の痛みに対して、これまでのような薬や注射、手術だけでなく「再生医療」という新たな選択肢が注目を集めています。これは体の自然な治癒力を高める治療法で、傷んだ組織を再生・修復することを目的としています。
特に、変形性膝関節症などの慢性的な痛みに悩む人にとっては、再生医療が手術に代わる保存的な治療として期待されています。すでに国内外で一定の臨床データも蓄積されており、「切らずに(手術せずに)治す」という希望を持つことができる治療方法です。
ただす、すべての症状に万能である訳ではありません。組織の損傷が大きすぎる場合や、日常生活に強い支障をきたすほど進行しているケースでは、再生医療の効果が限定的なこともあります。経験豊富な再生医療専門の知見を有したクリニック等で診察を受けて適応を確認してください。
また、提供している医療機関によって治療内容や安全性の基準も異なるため、選ぶ際には「実績」「説明内容」「アフターケア」、そして幹細胞治療医の場合は、「培養方法」を含めた幹細胞のコダワリに注目してください。幹細胞が患部で活動するための、新鮮さを基本に「定着率」「活動率」などをしっかり説明してくれることが大切です。
- 再生医療の特徴
- ・自己由来の細胞で治療するため、拒絶反応が少ない
- ・入院や切開を伴わないケースが多く、日常生活への影響が少ない
- ・初期〜中期の膝疾患に対して効果が期待される
- ・新しい選択肢として、再生医療を知っておくことは、今後の治療の幅を広げる第一歩になります。
▶こちらもご参考にしていただけます「膝の痛みの再生医療」
再生医療とは?膝の痛みに対する新たな選択肢
再生医療とは、損傷した細胞や組織の再生を促す医療技術のことを指します。近年では、幹細胞や**PRP(多血小板血漿)**を用いた治療法が整形外科領域にも応用されており、膝の慢性的な痛みにも利用されています。
この治療の最大の特徴は、「壊れた組織を“修復する”可能性がある」という点です。たとえば、変形性膝関節症で擦り減った関節軟骨や、微細な炎症が慢性化している膝周辺の組織に対し、体の中から回復力を引き出すことを狙います。
従来の治療では痛みの軽減が主目的でしたが、再生医療では「組織を元に戻す」「進行を遅らせる」ことを目標にします。もちろんすべてのケースで完全に再生できるわけではありませんが、「根本的なアプローチを試したい」という方には選択肢として検討の余地があります。
| 再生医療の種類 | 内容・特徴 |
|---|---|
| 幹細胞治療 | 脂肪等から採取した幹細胞を膝に注入し、組織の修復を促進 |
| PRP療法 | 患者自身の血液から血小板を抽出し、炎症の抑制や治癒促進を図る |
| 成長因子療法 | 細胞の成長や修復を促す成分(成長因子)を投与して回復力を高める方法 |
※従来の治療で改善しなかった方にとって、再生医療は一筋の光となる可能性があります。ただし、治療内容や費用、効果の範囲については事前に十分な説明を受けましょう。
再生医療が有効な膝の痛みの種類とは
再生医療は、すべての膝の痛みに有効というわけではありません。適応となるのは、「組織の変性や炎症が原因の慢性的な膝痛」が中心です。具体的には以下のようなケースが該当します。
まず最も代表的なのが変形性膝関節症の初期〜中期です。軟骨のすり減りが進行する前に再生医療を導入することで、軟骨の保護や炎症の軽減が期待できます。また、鵞足炎や膝蓋靭帯炎など、使いすぎによって生じる腱や靭帯の障害にもPRPなどが用いられることがあります。
一方で、関節が大きく変形していたり、骨同士が直接こすれているような進行例では、再生医療単独では効果が限られます。このような場合は、再生医療を補助的に利用するか、手術との併用が検討されます。
|
再生医療の良し悪しを見極めるには、「どの種類の痛みか」を知ることが最初のステップです。自分の状態に適しているかを、信頼できる専門医と相談して判断しましょう。
|
再生医療のメリットと注意点
再生医療の最大のメリットは、身体に本来備わっている「治す力」を活かして、組織の回復を目指すことができる点にあります。特に膝の慢性的な痛みに対しては、従来の対症療法とは異なり、「根本的な修復」を期待できることが大きな特長です。
また、メスを入れない治療法が多いため、身体への負担が少なく、術後の回復も比較的早いという利点があります。多くの場合、外来での処置が可能であり、日常生活を大きく制限されることなく治療を受けられる点も魅力の一つです。
さらに、自己由来の細胞や血液を使う治療法が中心であるため、アレルギーや拒絶反応のリスクが低いことも安心材料となります。これにより、高齢者や持病を持つ方でも適応の幅が広がります。
しかし、注意すべき点もあります。再生医療はまだ発展途上の分野であり、すべての症例に有効とは限らず、効果の個人差も大きいのが現実です。また、自由診療であるため保険が効かず、費用負担が大きくなる可能性があります。
さらに、施設によって安全性や技術水準に差があるため、医療機関選びは慎重に行う必要があります。症例数や専門医の在籍、事前の説明内容などを確認することが重要です。
| 項目 | 再生医療 | 従来の治療法(手術・注射) |
|---|---|---|
| 身体への負担 | 少ない(注射のみ) | 手術は大きい/注射は軽度 |
| 効果の持続性 | 個人差あり/進行抑制に期待 | 痛みの一時的緩和が中心 |
| 費用 | 自由診療のため高額になりやすい | 保険適用あり(種類により異なる) |
| 回復までの期間 | 比較的早い | 手術は長期になる場合も |
-
再生医療の要点をまとめると:
- ✅メリット
- ・自然治癒力を活かす
- ・身体への負担が少ない身体に優しい治療法
- ・拒絶反応や副作用が起こりにくい
- ・手術ができない、手術をしたくない方の新たな選択肢
- ✅留意点
- ・効果に個人差が出ることがある
- ・自由診療で公的健康保険の対象外
- ・信頼できる医療機関の見極めが難しい
- ・幹細胞治療で大切な要件である細胞培養は技術の差が大きい
※再生医療は大きな可能性を秘めていますが、クリニック選びを含めて、適切な情報と判断力が求められます。
|
手術以外の選択肢としての幹細胞治療
膝の痛みに悩む人の中には、「できれば手術は避けたい」と考える方も少なくありません。そうしたニーズに応える形で注目されているのが、幹細胞を使った再生医療です。これは手術ではなく、注射によって治療を行う保存的な方法で、関節の修復や炎症の抑制を目指す治療法です。
幹細胞治療で用いられる細胞は、多くの場合、患者自身の脂肪や骨髄から採取されます。幹細胞には分化能力と増殖能力があり、損傷した軟骨や靱帯の修復をサポートする働きがあるとされています。変形性膝関節症などの進行を抑える目的で導入されることが多く、初期〜中期の状態であれば高い効果を期待できるケースもあります。
手術と比較した際のメリットは明確です。まず、切開を伴わないため、身体への侵襲が小さく、回復期間も短いのが特徴です。また、感染や合併症のリスクも少ないため、高齢者でもチャレンジしやすい治療法といえます。
|
※幹細胞治療は培養し、投与する際の幹細胞の質が大切。
|
一方で、幹細胞治療にも限界はあります。進行が進み過ぎた膝関節では、幹細胞の働きだけでは十分な改善が見込めないこともあります。また、培養方法や投与のプロトコルは施設によって異なるため、効果に差が出る可能性も否定できません。
-
幹細胞治療を検討する際のポイント
- ✅メリット
- ・手術を回避できる可能性
- ・自己由来(自分自身)の細胞使用による高い安全性
- ・手術不要、入院することなく通院で治療が完結する
- ✅留意点
- ・軟骨の損傷が重度な場合には効果が限られる
- ・自由診療で公的健康保険の対象外
- ・医療機関ごとの技術・実績に差がある
※幹細胞治療は、「手術をしたくないが、現状をなんとか改善したい」という人にとって、前向きに検討すべき治療法の一つです。
まとめ・膝の痛み 種類によって異なる原因と治療法まとめ
膝の痛みは、痛む「部位」や「原因」によって、その種類や対処法が大きく異なります。
内側の痛みであれば鵞足炎や変形性膝関節症、外側であれば腸脛靭帯炎や外側半月板損傷など、症状ごとに考えられる疾患はさまざまです。また、膝の裏側の違和感はベーカー嚢腫や血流障害なども関係してくるため、自己判断で放置せず、早期の対応が大切です。
「膝の痛み 種類」を正しく理解することで、不要な不安を減らし、適切な治療につなげることができます。近年では、薬や手術以外にも幹細胞治療やPRP療法といった再生医療の選択肢が広がっており、特に初期〜中期の膝疾患に対しては注目されています。
膝の不調を「年齢のせい」とあきらめず、まずは自分の痛みがどのタイプかを知ることから始めてみましょう。
そして、必要に応じて専門医の診断を受け、あなたに合った治療方法を見つけることが、健やかな毎日への第一歩です。
よくある質問 Q&A|膝の痛み 種類Q1. 膝のどの部分が痛いかで原因はそんなに違うのですか?A. はい、膝の内側・外側・前面・裏側など、痛みの場所によって関係する筋肉や靱帯、骨の構造が異なり、原因となる疾患も変わってきます。正しい診断には痛む位置の確認が非常に重要です。 Q2. 同じ「変形性膝関節症」でも痛みの出方に違いはありますか?A. あります。主に内側に痛みが出やすいですが、進行具合や個人差によって外側や膝裏にまで広がることもあります。症状の出方で重症度の判断材料にもなります。 Q3. 膝の痛みが慢性的ですが、どの段階で医療機関を受診すべきですか?A. 数日で治まらない痛み、動作で悪化する違和感、関節の腫れ・熱感・不安定さなどがある場合は、早めに整形外科を受診しましょう。放置は進行を早める可能性があります。 Q4. 再生医療はどの膝の痛みに向いているのですか?A. 初期〜中期の変形性膝関節症や、鵞足炎・膝蓋靭帯炎などの炎症性疾患に対して適応されることが多いです。ただし、効果には個人差があり、重度の損傷には向かないこともあります。 Q5. 再生医療と手術、どちらを選ぶべきか迷っています。A. それぞれにメリットと制限があります。再生医療は低侵襲で回復が早い一方、効果に限界もあります。手術は構造の修復に適していますが、負担が大きくなります。信頼できる医師と相談のうえ、ご自身の状態に合った選択をしてください。 |
リボーンクリニックは、再生医療専門のクリニックです。
国が定めた「再生医療等安全性確保法」のもと、特定認定再生医療等委員会の厳格な審査を経て、厚生労働大臣へ届出を終えた、ご信頼いただける安心の「再生医療専門の医療機関」です。
膝の治療にあたりましては、法令を遵守し、院長の青木医師をはじめとした経験豊富な医師が患者さまのお悩みに親身に寄り添い、最新鋭の設備と熟練のスタッフといった最高の環境でサポートいたします。
まずはお気軽に無料相談をご利用ください(無理に治療をお勧めすることは一切ございません)。