ひざ関節
リボーンクリニック 大阪院のひざ関節
半月板損傷 症状 チェックの方法と受診判断の目安を解説

半月板損傷 症状 チェックで早期発見
膝の違和感や痛みを感じたとき、ふと頭によぎる「関節の病気…?」そんな不安を感じる…。
とはいえ、いきなり病院に行くのも…放置しても大丈か?と迷われる方は少なくありません。
本記事では、膝の疾患の中でも「半月板損傷」について、その症状から自分なりのチェック方法で、今のご自身の症状を落ち着いて見つめ直し、必要な判断ができるようやさしく解説しました。
損傷しやすい部位の見分け方や、他の膝疾患との違い、受診の目安、そして応急処置の方法まで医療現場の知見をもとに、色々な角度からのチェック方法をまとめています。
ご自身なりにチェックしていただき、受診されるキッカケになればと思います。
-
この記事で分かること
- ☑ 半月板損傷の代表的な症状やチェック方法
- ☑ 痛む部位から分かる損傷の場所と特徴
- ☑ 他の膝疾患(変形性膝関節症・靭帯損傷など)との違い
- ☑ 医療機関で行われる検査や診断の流れ
- ☑ 受診前にできる応急処置や準備すべき情報
半月板損傷 症状 チェックの基本
半月板損傷の症状を見分けるには、まず「どんなときに痛むか」「どのような動作が難しいか」といった基本的なチェックポイントを知ることが重要です。早期に異常を自覚し、適切な対応につなげることで悪化を防げます。
膝は構造上、さまざまな部位が密接に関係しているため、半月板だけの問題かどうかを見極めるには慎重な観察が必要です。特に、スポーツ後や階段の昇降時に痛みや引っかかりを感じるようであれば、半月板の損傷が疑われます。
下記の簡易チェックを利用すれば、整形外科など受診の目安として、判断の一助にしていただけますが、あくまで目安にすぎないため、最終的な診断は医療機関を優先してください。これをきかっけにご自身の違和感や痛みの程度でご判断ください。
医療機関受診の目安
| チェック項目 | 観察ポイント |
|---|---|
| 正座ができない | 膝を深く曲げると痛みや違和感が出る |
| 階段の下りで痛む | 屈伸運動で膝に負荷をかけると痛む |
| 膝が途中で引っかかる感覚がある | スムーズに伸ばせない/戻せない |
| 長時間歩行後に腫れる | 炎症のサインであり損傷の可能性がある |
-
POINT -
- ●自己チェックはあくまで目安
- ●症状が軽くても違和感を放置しない
- ●判断に迷ったら整形外科を受診
こちらも参考に ▶ 半月板損傷とは
半月板損傷とは?膝のどこが痛む?部位別チェック
半月板損傷とは、膝の関節内にあるクッションのような軟骨(半月板)が裂けたり、変形したりする状態を指します。加齢やスポーツ外傷などが原因で起こることが多く、若年層から高齢者まで幅広く見られる疾患です。
膝関節は大腿骨と脛骨の間に挟まれる構造を持っており、その間にある半月板が衝撃を吸収する役割を果たしています。この半月板が損傷すると、関節のスムーズな動きが妨げられ、特定の動作で痛みや不快感が出るようになります。
特に痛みが出やすいのは、膝の内側または外側です。損傷の場所によって症状の出方が異なり、内側半月板の損傷は日常生活動作で気づかれやすい傾向があります。
| 痛みの部位 | 主な特徴 |
|---|---|
| 膝の内側 | 階段やしゃがみ動作でズキっと痛む |
| 膝の外側 | 運動後にじわじわと痛むことが多い |
| 膝裏 | 曲げ伸ばし時に引っかかる感覚を伴うことがある |
-
POINT -
- ●内側・外側・膝裏など痛む部位で判断材料になる
- ●痛みの強さより「いつ、どこが、どう痛むか」が重要
- ●片膝だけでなく、両膝に出ることもある
半月板損傷の主な症状別チェック
半月板損傷の症状は、痛みだけでなく「動作の不安定さ」や「関節の異常な感覚」といったさまざまな形で現れます。そのため、見逃されやすい軽度のケースも存在します。
主な症状としては、膝の屈伸時に「引っかかり感」や「ロッキング(動かなくなる現象)」を感じることがあり、これは半月板が関節内でずれたり裂けたりしているサインです。また、膝の腫れや水がたまるといった炎症症状も見逃せません。
さらに進行すると、膝の可動域が狭まり、正座ができない・歩行に支障が出るなど、生活に直接的な影響を及ぼします。こうした症状がある場合は、できるだけ早く医師の診察を受けることが推奨されます。
| 症状チェック | 見られるタイミング・状況 |
|---|---|
| 引っかかる感覚 | 屈伸運動の途中で関節内で止まるような違和感 |
| ロッキング | 膝が完全に伸びなくなることがある |
| 腫れや熱感 | 使用後に膝が腫れたり、熱を持つ |
| 歩行困難 | 長時間の歩行で痛みが悪化する |
-
POINT -
- ●痛み以外の違和感にも注意が必要
- ●「引っかかり」「膝に水がたまる」は代表的な症状
- ●初期段階でも異常を見逃さないことが大切。早めの治療が大切
半月板損傷の動作別チェック
ご自身でできる半月板損傷のチェック方法は、日常動作の中で痛みや違和感があるかどうかを観察することから始めます。簡単なセルフテストでも、異常の兆候に気づけることがあります。
ただし、セルフチェックはあくまでも目安であり、確定診断ではありません。異常を感じたら、早めに整形外科の診察を受けることが大切です。
以下に、簡単に実施できる自己チェック項目をまとめました。
| 動作チェック | 判定の目安 |
|---|---|
| 正座ができない | 膝を深く曲げると痛みが出る |
| 階段の昇り降りで痛む | 特に下りで痛みを感じる場合は要注意 |
| しゃがむと引っかかる感覚がある | 半月板の損傷による可動制限の可能性 |
| 膝に腫れや熱感がある | 関節内に炎症や水がたまっている場合あり |
| 急に膝が動かなくなる | ロッキング現象の可能性 |
-
POINT -
- ●日常動作の中で痛みや違和感を観察
- ●膝の曲げ伸ばしで引っかかる場合は注意
- ●自己判断で終わらせず、整形外科で確認を
ロッキングや引っかかり感の見分け方
ロッキングとは、膝が途中で動かなくなり、完全に伸ばしたり曲げたりできなくなる現象を指します。一方で「引っかかり感」は、動作の中で膝がスムーズに動かない感覚を意味します。
この2つは混同されがちですが、実際には症状の程度や対応が異なります。ロッキングは、半月板の一部が関節内に挟まって動きを完全に止める状態であり、急な痛みとともに動作停止が起こります。引っかかり感はそれよりも軽度で、何となく「ひっかかる感じ」がある程度の違和感です。
以下のような基準で見分けることができます。
| 症状 | 特徴 | よくあるタイミング |
|---|---|---|
| ロッキング | 突然膝が伸びなくなる/無理に動かすと強い痛み | 床から立ち上がる、スポーツ動作中 |
| 引っかかり感 | 動作の途中で少し止まるような違和感 | 正座・しゃがみこみ・階段の昇降中 |
-
POINT -
- ●ロッキング=完全に動かない
- ●引っかかり=一時的な違和感
- ●ロッキングは医療的対応が必要な緊急兆候
- ●どちらも無理に動かさず医師に相談を
半月板損傷と他疾患の違い(変形性膝関節症・靭帯損傷など)
膝の痛みがある場合、半月板損傷だけでなく、他の膝疾患の可能性も視野に入れる必要があります。特に多いのが、変形性膝関節症や靭帯損傷との混同です。
それぞれの疾患には、痛みの出方や症状のタイミング、進行の仕方に違いがあります。誤って自己判断してしまうと、治療のタイミングを逃してしまうこともあります。
主な違いを簡易的に整理しました。詳しくは医療機関でご確認ください。
| 疾患名 | 痛みの特徴 | よく見られる症状 | 発症しやすい年齢層 |
|---|---|---|---|
| 半月板損傷 | 動作時の鋭い痛み/引っかかり感 | ロッキング、膝の腫れ | 若年~中高年(スポーツや外傷) |
| 変形性膝関節症 | 徐々に進行する鈍い痛み | 朝のこわばり、階段での痛み | 中高年~高齢者 |
| 靭帯損傷 | 急な衝撃による強い痛み | 膝がぐらつく、腫れ | 若年層(スポーツ中の転倒や衝突) |
-
POINT -
- ●日常動作の中で痛みや違和感を観察
- ●膝の曲げ伸ばしで引っかかる場合は注意
- ●自己判断で終わらせず、整形外科で確認を
痛む場所で判断する半月板の損傷部位
半月板損傷では、痛みの出る場所によって損傷している部位のおおよその特定が可能です。膝の内側か外側か、あるいは前面か後面かによって、損傷の箇所に一定の傾向が見られます。
特にスポーツ外傷などでは、動き方や受傷時の体勢に応じて負荷がかかる場所が異なり、それが損傷部位に反映されることがあります。
以下は、痛む場所と考えられる損傷部位の対応表です。
| 痛みを感じる場所 | 疑われる半月板の損傷部位 | 特徴や傾向 |
|---|---|---|
| 膝の内側 | 内側半月板後角 | もっとも頻度が高く、体重負荷時に痛みやすい |
| 膝の外側 | 外側半月板前部・後部 | スポーツ選手や若年層に比較的多い |
| 膝の前面 | 半月板そのものではなく、滑膜や膝蓋骨の関与もあり | 直接的な圧痛より、広範囲な違和感が多い |
| 膝の後面 | 内側後角の損傷またはロッキング併発 | しゃがみ動作で強く痛むことがある |
-
POINT -
- ●痛みの部位からおおよその損傷位置を予測可能
- ●内側半月板後角は損傷頻度が高い
- ●正確な診断にはMRIが必要
半月板損傷 症状 チェック後にすべきこと
セルフチェックで異常が疑われた場合、放置することは避けるべきです。特に引っかかり感やロッキング、腫れなどの明確な症状がある場合は、早めの医療機関受診が回復のカギとなります。
では、症状を確認した後に取るべき行動とは何でしょうか。以下のステップが基本になります。
- ▼痛みのある動作は中止する
- 膝に強い負荷をかける動き(正座・しゃがみこみ・ジャンプなど)は避けてください。
- ▼患部を冷やす(RICE処置)
- 炎症や腫れがある場合は、冷却・圧迫・挙上を行いましょう。
- ▼できるだけ早く整形外科を受診する
- 放置すると損傷が進行し、治癒が遅れる場合があります。
- ▼MRI検査などを受けることも視野に
- エコーやレントゲンでは半月板の状態が不明瞭なこともあり、MRIによる精密検査が推奨されます。
-
POINT -
- ●セルフチェック後は膝への負担を避ける
- ●冷却処置と受診行動が早期回復につながる
- ●診断にはMRIが有効
病院に行くべき症状の目安
「少し痛いけど我慢できるから…」と放置してしまうと、半月板の損傷は悪化しやすくなります。では、どのような症状が出た場合に病院へ行くべきなのでしょうか。
以下のような状態は、医療機関の受診が強く推奨されます。
| 状態 | 受診の必要性 |
|---|---|
| ロッキング(膝が動かない) | 急ぎで受診が必要 |
| 歩行時に膝が抜ける/ガクガクする | 靭帯損傷を伴う可能性あり |
| 腫れが数日引かない/熱感がある | 関節内炎症の疑いあり |
| 痛みで階段の昇降が困難 | 半月板の損傷が進行している可能性 |
| 夜間痛や安静時の痛みがある | 慢性化の兆候あり |
また、過去に膝をけがしたことがある人は、再損傷のリスクがあるため、軽い違和感でも念のため医師に相談しておくと安心です。
-
POINT -
- ●ロッキングや腫れが続く場合は早期受診を
- ●違和感レベルでも過去のけが歴があれば注意
- ●我慢せず早めに専門医へ相談することが大切
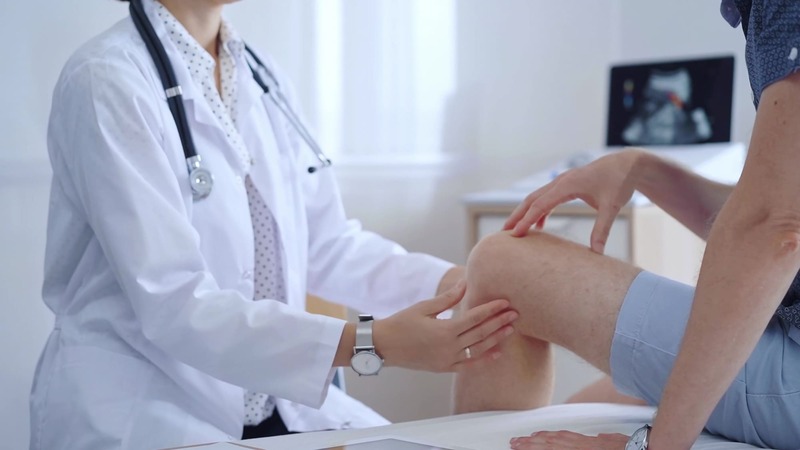
半月板損傷の診断で行う検査とは
半月板損傷の診断には、症状の聞き取りに加えて、視診・触診・画像検査などを組み合わせて総合的に判断する必要があります。なぜなら、半月板の損傷は外見上の変化が少なく、自己判断が難しいためです。
多くの医療機関では、まず以下の流れで診察が進められます
| 診断ステップ | 内容 |
|---|---|
| 問診 | 痛みの発症状況・怪我の経緯・既往歴を確認 |
| 視診・触診 | 腫れ、熱感、圧痛の有無をチェック |
| 徒手検査 | 特定の動作で損傷の有無を推測(次章参照) |
| 画像検査 | X線・MRIで半月板や骨の状態を確認 |
これらの検査を組み合わせることで、靭帯損傷や関節炎など他疾患との鑑別も可能となります。
-
POINT -
- ●診断は問診・触診・画像検査を組み合わせて行う
- ●外見だけでは判断が難しく、医師の専門的評価が不可欠
- ●他の膝疾患との見極めも診断の重要な目的
医療機関で行われる徒手検査の内容
徒手検査とは、医師が実際に手を使って膝を動かし、損傷の有無や部位を確認する方法です。特別な機器を使わず、体の反応から異常を読み取る検査で、初期評価において非常に有効とされています。
半月板損傷の判定に使われる代表的な徒手検査には、以下のようなものがあります。
| 検査名 | 方法 | 検査で見られる反応 |
|---|---|---|
| マクマレーテスト | 仰向けで膝を屈伸+回旋 | 痛みやクリック音で陽性 |
| アプレイテスト | うつ伏せで膝を押しつけながら回旋 | 圧痛があれば陽性 |
| ステインマンテスト | 膝を曲げた状態で回旋 | 鋭い痛みがあれば陽性 |
これらの反応から損傷の有無や、内側か外側かといった位置の推定が可能です。ただし、徒手検査だけでは断定はできず、画像検査との併用が一般的です。
-
POINT -
- ●徒手検査は膝の動きと痛みの関係から異常を見つける方法
- ●代表的検査にはマクマレー、アプレイ、ステインマンなどがある
- ●陽性でも確定ではないため、画像検査との組み合わせが基本
MRIやX線はどこまで分かる?
半月板損傷の確定診断において、画像検査は非常に重要な役割を果たします。特にMRIは、関節内の軟部組織を詳細に映し出すことができるため、損傷の有無や程度を明確に把握できます。
一方で、X線検査は骨の異常には有効ですが、半月板そのものは映らないため、補助的な役割となります。
| 検査法 | 見える範囲 | 有効性 |
|---|---|---|
| MRI | 半月板、靭帯、滑膜、関節液などの軟部組織 | ◎(高精度・詳細な情報が得られる) |
| X線 | 骨、関節の隙間、骨の変形など | △(半月板自体は不可視) |
なお、MRIでわかるのは「損傷の部位・裂け方・周囲への影響」であり、手術適応か保存療法かの判断にも用いられます。
-
POINT -
- ●MRIは半月板損傷の確定診断に最も有効
- ●X線では骨の異常は確認できるが半月板は映らない
- ●診断と治療方針決定のために画像検査は不可欠
応急処置RICEとは?正しい対処法
膝のケガや違和感があったとき、まず行うべき応急処置が「RICE処置」です。これは、Rest(安静)、Ice(冷却)、Compression(圧迫)、Elevation(挙上)の頭文字を取った処置方法で、急性期の炎症や腫れを抑えるのに効果的とされています。
例えば、膝に強い痛みや腫れがある場合、無理に動かさず「安静」にすることが最優先です。その後、氷や冷却材で「冷却」し、腫れを抑えます。弾性包帯などで「圧迫」しつつ、心臓より高い位置に足を「挙上」することで血流をコントロールします。
ただし、冷やしすぎによる凍傷や、きつすぎる圧迫は逆効果になるため注意が必要です。
| RICEの4要素 | 方法 | 目的 |
|---|---|---|
| Rest(安静) | 膝を動かさず、体重をかけない | 組織の損傷拡大を防ぐ |
| Ice(冷却) | 保冷剤や氷で15〜20分冷やす(1日数回) | 炎症と腫れを抑える |
| Compression(圧迫) | 包帯やサポーターで軽く締める | 血腫や腫れの拡大を防ぐ |
| Elevation(挙上) | 足元を高くする(クッション使用など) | 血液循環を助け、腫れを引かせる |
-
POINT -
- ●RICEは応急処置の基本で、急な痛みや腫れに有効
- ●冷却は20分以内・1時間以上空けて繰り返す
- ●圧迫や挙上も正しく行えば回復を早める
こちらも参考に▶ 半月板損傷でやってはいけないこと
サポーターの選び方と使い方
半月板損傷の症状を軽減し、日常生活での膝への負担を減らすには、適切なサポーターの使用が有効です。ただし、目的や状態に合った製品を選ばなければ、逆に動きを制限しすぎたり、痛みを悪化させることもあります。
主に、以下の2タイプに分かれます。
| タイプ | 特徴 | 適応場面 |
|---|---|---|
| ソフトタイプ | 薄く伸縮性があり、軽い固定力 | 日常生活や軽い運動時 |
| ハードタイプ | 金属や樹脂の支柱入りで強力固定 | 怪我直後・医師の指導下で使用 |
装着時は、膝の中心に合わせてズレないように着け、長時間の連続使用は避けるようにしましょう。また、就寝中の使用は避けるのが基本です。
-
POINT -
- ●症状の重さや生活状況に合わせて選ぶことが大切
- ●過度な固定や長時間の装着はかえって悪化の原因になる
- ●購入前に医師や理学療法士のアドバイスを受けるのが安心
自己判断で悪化しやすいNG行動
痛みがあっても「少し動かせるから大丈夫」と思い込んで自己判断で放置すると、半月板の損傷が広がる危険があります。症状が軽く見えても、実際は内部で裂け目が広がっていたり、関節内で軟骨や骨に負担がかかっていることもあります。
特に以下のような行動は注意が必要です。
| NG行動 | リスク |
|---|---|
| 無理に運動や階段を使い続ける | 損傷拡大・膝関節の変形リスク増加 |
| 湿布や痛み止めだけで済ませる | 原因を放置し根本治療が遅れる |
| 正確な診断を受けず自己流のリハビリ | 症状の悪化や別の部位の損傷 |
-
POINT -
- ●「軽い痛み」と油断せず、早期診断を優先
- ●自己判断のストレッチや運動は避ける
- ●症状があるときは専門医の診断を受けることが第一
参考 ▶ 半月板損傷でやってはいけないこと
受診までに準備しておく情報とは
医療機関で正確な診断を受けるには、限られた診察時間の中で症状を的確に伝えることが重要です。そのために、受診前に以下の情報を整理しておくと、診断がスムーズになります。
| 準備する情報 | 内容 |
|---|---|
| 痛みの発症時期・きっかけ | いつから、どんな動作で痛くなったか |
| 痛みの種類と場所 | 鋭い・鈍い・ズキズキする/膝の内側・外側など |
| 日常生活への影響 | 歩行、階段、しゃがみ込みなどでの支障 |
| 既往歴や過去のケガ | 以前の膝のケガや手術の有無など |
スマートフォンのメモ機能や紙にまとめておくと、問診票の記入や医師への説明がスムーズになります。
-
POINT -
- ●いつ・どのように痛みが出たかを記録する
- ●動作時の痛みや症状の特徴を整理する
- ●過去のケガや病歴も重要な判断材料になる
こちらも参考に▶ 半月板損傷を早く治すには
まとめ:半月板損傷 症状 チェック
膝に違和感や痛みがあると、日常生活にも不安がつきまといます。特に「引っかかり感」や「ロッキング現象」などの特徴的な症状がある場合、半月板損傷の可能性を疑うことはとても大切です。
この記事では、半月板損傷 症状 チェックに役立つ情報を幅広くご紹介しました。自己チェックのポイント、痛む場所による損傷部位の目安、他の膝疾患との違いなどを知ることで、自分の状態を客観的に見つめるヒントになります。
もちろん、最終的な判断には医療機関での診察が不可欠です。徒手検査やMRIなど、正確な診断を通じて、適切な治療方針が立てられます。また、受診前の準備や応急処置、悪化を防ぐ行動を知っておくことも、早期回復の助けとなるでしょう。
もし今、膝の痛みや違和感に悩んでいるなら、「まだ大丈夫」と放置せず、信頼できる専門医への相談をおすすめします。早期の発見と対応が、将来的な機能回復やスポーツ復帰の可能性を広げてくれます。あなたの膝を守るために、今できる一歩を踏み出しましょう。
よくある質問 Q&A|半月板損傷 症状 チェックQ1. 膝が痛いのですが、どこが痛いと半月板損傷の可能性がありますか?A1. 半月板損傷では、膝の「関節のすき間」や「内側・外側」に痛みを感じることが多いです。特に膝を曲げ伸ばししたときに引っかかり感や鋭い痛みがある場合は注意が必要です。 Q2. 自分でできる半月板損傷のチェック方法はありますか?A2. はい、あります。痛みの部位を確認することや、膝の屈伸で引っかかりを感じるか、階段昇降がつらいかなどがセルフチェックのポイントです。詳しくは「自己チェックリスト」項目をご覧ください。 Q3. ロッキングとは何ですか?どんなときに起きますか?A3. ロッキングとは、膝がある角度で動かなくなる現象です。損傷した半月板が関節にはさまり、急に膝が伸びない・曲がらないといった状態になります。強い痛みを伴うこともあります。 Q4. 半月板損傷と変形性膝関節症の症状の違いは?A4. 半月板損傷は突発的な痛みや引っかかり感が特徴で、スポーツや事故が原因の場合が多いです。変形性膝関節症は加齢や体重の影響で徐々に進行し、動き始めに痛む「スタート痛」がよく見られます。 Q5. 病院に行くか迷っています。どんな症状があれば受診すべきですか?A5. 膝の腫れが続く、歩くのがつらい、ロッキングや激しい痛みがある場合は早めに整形外科の受診をおすすめします。早期の診断と対応が回復を早めます。 |
リボーンクリニックは、再生医療専門のクリニックです。
国が定めた「再生医療等安全性確保法」のもと、特定認定再生医療等委員会の厳格な審査を経て、厚生労働大臣へ届出を終えた、ご信頼いただける安心の「再生医療専門の医療機関」です。
膝の治療にあたりましては、法令を遵守し、院長の青木医師をはじめとした経験豊富な医師が患者さまのお悩みに親身に寄り添い、最新鋭の設備と熟練のスタッフといった最高の環境でサポートいたします。
まずはお気軽に無料相談をご利用ください(無理に治療をお勧めすることは一切ございません)。